بیماری پارکینسون (به انگلیسی: Parkinson’s Disease) با سرواژه PD برای نخستین بار توسط دانشمند بریتانیایی جیمز پارکینسون (James Parkinson) در سال ۱۸۱۷ میلادی توصیف شد و بنابراین نام این بیماری به او تعلق یافت.
این بیماری همان لرزش در وضعیت استراحت است که همهگیری آن بیشتر در سنین پیری است اما در جوانان هم دیده میشود. همهگیری آن در همه مناطق جهان یکسان است. بهطور کلی این بیماری بر اثر از بین رفتن سلولهای ترشحکننده مادهای به نام دوپامین (که یک انتقال دهنده عصبی است) و تجمع آلفا-سینوکلئین رخ میدهد. افزایش نسبت استیل کولین به دوپامین در غدههای قاعدهای مغز موجب نشانههای لرزش، سفتی عضلات، و کندی حرکات میشود.
اگرچه علت بروز این بیماری کاملا مشخص نیست، اما مشخص شده که، هردو فاکتورهای ژنتیکی و محیطی در بروز آن نقش دارند. از این میان میتوان به فاکتورهایی مانند افزایش سن، پیشینه خانوادگی ابتلا به بیماری پارکینسون،جهشهای ژنتیکی، جنسیت، قرار گرفتن در معرض سموم دفع آفات، برخی داروها و پیشینه آسیب و جراحت مغز به عنوان عوامل بروز این بیماری اشاره کرد.
پژوهشهای پیشین نشان میدهند که ۱۵ درصد بیماران دارای پیشینه خانوادگی ابتلا به این بیماری هستند. همچنین حدود ۵ تا ۱۰ درصد مبتلایان به پارکینسون دارای جهش ژنتیکی در یکی از جایگاههای ژنی دخیل در بروز این بیماری هستند.
از رایج ترین جهشهای ژنتیکی شناخته شده در بیماران مبتلا به پارکینسون با پیشینه خانوادگی، جهش در پروتئین Leucine-rich repeat kinase 2) LRRK2) است.
بیماری پارکینسون چگونه تشخیص داده میشود
پروتئین بزرگ چند دومینی شامل دومین GTPase و کینازی است که در بافتهای گوناگون به ویژه کلیه و مغز بیان میشود. این پروتئین به دلیل داشتن دمینهای گوناگون عملکردهای متعددی را در سلول برعهده دارد. پژوهشهای فراگیر نشان میدهد که ٪۴ بیماران میتلا با وراثت آتوزوم غالب دارای جهش در ژن LRRK2 هستند. از زمانی که ژن LRRK2 کشف شده، دانشمندان همواره به دنبال آن بودند که دریابند چگونه جهش در این ژن میتواند به بروز پارکینسون منجر شود. در پژوهشی روی موشها، پژوهشگران دریافتهاند که ژن LRRk2 برای زنده ماندن نورونهای حاوی دوپامین که در بیماری پارکینسون بیشترین آسیب را میبینند، ضروری است.
LRRK2 به همراه پروتئین LRRK1 در مغز یافت میشود. جهش در LRRK2 به تنهایی، میتواند همگام با افزایش سن، نشانههای بروز پارکینسون و آسیبهای مغزی را در انسان ایجاد کند. اما در موشها،به دلیل نقش جبرانی یا مکمل پروتئین LRRK1، جهش و یا نبود LRRK2 به مرگ این موشها نمیانجامد. بنابراین پژوهشهای روی موشها نشان میدهد که جهش در LRRK2، از طریق افزایش تجمع آلفا- سینوکلئین براثر اختلال در مسیرهای هموستاز پروتئین میتواند در بروز بیماری پارکینسون نقش داشته باشد.
پارکینسون بر پایه دو نشانه یا بیشتر از چهار نشانه اصلی بیماری مشخص میشود. ارتعاش و لرزش دست و پا در حالت استراحت، کندی حرکات، سختی و خشک شدن دست و پا و بدن و نداشتن تعادل این چهار نشانه اصلی را تشکیل میدهند.
در مراحل اولیه بیماری، ارتعاش اندام ملایم و معمولاً در یک طرف بدن وجود دارد و احتیاجی نیز به درمان ندارد اما با پیشرفت بیماری فردی که دست لرزان خود را در جیب یا پشت خود پنهان میکند یا چیزی را برای کنترل ارتعاش مدام در دست میگیرد، دیگر قادر به پنهان کردن لرزشهای شدید اندام به ویژه به هنگامی که میخواهد تمرکز بیشتری به خود دهد نیست.
چهار نشانه شایع بیماری: ۱) ارتعاش دست و پا در حالت استراحت (لرزش بیمار همزمان با ارتعاش دست و پا در حالت استراحت) ۲) آرام شدن حرکت (برادیکینزیا / Bradykinesia) ۳) سختی حرکت (و خشک شدن) دست و پا یا بدن و ۴) تعادل بد (تعادل ضعیف) هستند.
در حالی که دو یا بیشتر از این نشانهها در بیمار دیده شود، مخصوصاً وقتی که در یک سمت بیشتر از سمت دیگر پدیدار شود تشخیص پارکینسون داده میشود. مگر اینکه نشانههای دیگری همزمان وجود داشته باشد که بیماری دیگری را نمایان کند. بیمار ممکن است در اوایل، بیماری را با لرزش دست و پا یا با ضعیف شدن حرکت احساس کند و دریابد که انجام هر کاری بیشتر از حد معمول طول میکشد یا اینکه سختی و خشک شدن حرکت دست و ضعف تعادل را تجربه میکند. نخستین نشانههای پارکینسون مجموعهای متفاوت از ارتعاش، برادیکنزیا، سفت شدن عضلات و تعادل ضعیف هستند. معمولاً نشانههای پارکینسون ابتدا در یک سمت بدن پدیدار میشوند و با گذشت زمان به سمت دیگر هم راه پیدا میکنند.
تغییراتی در حالت صورت و چهره روی میدهد، از جمله ثابت شدن (fixation) حالت صورت (ظاهراً احساسات کمی بر چهره نمایان میشود) یا حالت خیرگی چشم (به دلیل کاهش پلک زدن). علاوه بر اینها، خشک شدن شانه یا لنگیدن پا در سمت تحت تأثیر قرارگرفته عوارض دیگر (عادی) این بیماری است. افراد مسن ممکن است نمایان شدن یک به یک این نشانههای پارکینسون را به تغییرات افزایش سن ربط بدهند، ارتعاش را به عنوان «لرزش» بدانند، برادیکنزیا را به «آرام شدن عادی» و سفت شدن عضلات را به «آرتروز» ربط بدهند. حالت قوز (stooped) این بیماری را هم خیلی از این افراد به سن یا پوکی استخوان (osteoporosis) ربط میدهند. هم بیماران مسن و هم بیماران جوان ممکن است پس از بیش از یک سال که با این عوارض روبرو بودهاند برای تشخیص به پزشک مراجعه کنند.
پژوهشگران آزمایشی ابداع کردهاند که در آن یک مولکول مرتبط با بیماری پارکینسون در نمونه مایع مغزی_نخاعی بیمار تشخیص داده میشود؛ این یافته میتواند راه را برای تشخیص زودهنگام این بیماری و تقویت چشمانداز درمان آن هموار کند.[۱] Bebnztropine دارویی است که برای درمان تجویز میشود.
این بیماری درمان قطعی ندارد اما داروهایی مانند لوودوپا (به انگلیسی: Levodopa)، آمانتادین، بیپریدن، و سلژیلین در درمان آن تجویز میشود. گاه از جراحی نیز استفاده میشود. البته نقش کاردرمانی و فیزیوتراپی در این زمینه بسیار زیاد است زیرا مانع پیشرفت بیماری و محدودیت عملکرد میشود. پژوهشهای تازه نشان دادند که خوردن مواد غذایی حاوی نیکوتین مانند فلفل و گوجهفرنگی به کاهش پارکینسون منجر میشود. پژوهشگران آمریکایی دریافتند: خوردن موادغذایی حاوی نیکوتین(حتی مقدار کم)، مانند فلفل و گوجه فرنگی، ممکن است خطر ابتلا به بیماری پارکینسون را کاهش دهد.
پژوهشگران دریافتند که مصرف سبزیجات بهطور کلی خطر ابتلا به بیماری پارکینسون تأثیر نمیگذارد، اما مصرف سولاناسه خوراکی-خانواده گیاه گلدار با برخی از گونههای تولید غذاهایی که منابع خوراکی از نیکوتین هستند- خطر ابتلا به بیماری پارکینسون را کاهش دادهاست. این پژوهشها همچنین نشان داد که فلفل در کاهش بیماری پارکینسون قویتر عمل کردهاست.
در این مورد سیگار و قلیان که منبع سرشار از نیکوتین هستند کمک قابل توجهی برای پیشگیری از این بیماری میکنند؛ ولی به دلیل خطر ابتلا به بیماریهای خطرناک دیگر که توسط سیگار و قلیان در بدن ایجاد میشود، استفاده از این دخانیات توصیه نمیشود.
پژوهشگران در آزمایشی دیگر دریافتند گرمای بلند شده از نمک دریایی به درمان این بیماری کمک میکند. دراین آزمایش مشخص شد ۷۰ نفر از شرکت کنندگان به طرز قابل توجهی بهبود یافتند. آنها از ترکیب نمک گرم شده با گرما بر روی سطح بدن خود استفاده کردند. استفاده از داغ درمانی بهطور قابل توجهی در حال افزایش است.
به تازگی پژوهشگران بیمارستان مک لین آمریکا با استفاده از داروهای درمان مالاریا، موفق به توقف بیماری پیشرونده پارکینسون شدند. این پژوهشها نشان میدهد که مغز دارای یک گیرنده پروتئینی به نام Nurr1 است که از سلولهای دوپامین محافظت میکند. دو مورد از داروهای درمان مالاریا که به تأیید سازمان غذا و داروی آمریکا (FDA) رسیدهاست، این گیرنده پروتئینی را مورد هدف قرار میدهد.
در واقع توده سياه پیامهای عصبی را از طریق نخاع به عضلات گوناگون میفرستد و این فرایند از طریق ماده شیمیایی دوپامین صورت میگیرد. استفاده از این داروها فرایند انتقال پیام عصبی به عضلات را تسهیل میکند.[۲]
عصبشناسی یا نورولوژی (به انگلیسی: Neurology) دانش مطالعهٔ ساختار، کارکرد و بیماریهای دستگاه عصبی جانداران است. موضوع عصبشناسی بررسی دستگاه عصبی جانداران در سطوح گوناگون از سلولی و مولکولی تا آناتومی، علوم رفتاری، و آسیبشناسی پزشکی است. واژهٔ عصبشناسی برگردان واژهٔ انگلیسی Neurology (نورولوژی) است ولی موارد بهکارگیری این واژه در فارسی و انگلیسی متفاوت است. عصبشناسی در فارسی برابر واژهٔ Neuroscience انگلیسی است. به جای واژهٔ عصبشناسی از اصطلاح علوم عصبی نیز بهرهگیری میشود.
این دانش یکی از زیرشاخههای زیستشناسی است و از علوم پایهٔ پزشکی بهشمار میآید. عصبشناسی خود به زیرشاخههایی تقسیم میشود که بیشتر آنها در فارسی نام استانداردی نداشتهاند:
مقدمه
این بیماری پس از آلزایمر معمول ترین بیماری مخرب اعصاب به شمار می رود! به طور مختصر می توان گفت بیماری پارکینسون یکی از انواع بیماری های نورولوژیک است که فرد مبتلا به آن به تدریج توانایی جسمی و روحی خود را از دست داده و در صورت عدم انتخاب راهکار درمانی مناسب با سرعت بیشتری بر شدت علائم آن افزوده می شود.
سیر بیماری پارکینسون پیشرونده است و منجر به کاهش تدریجی عملکرد فرد می شود.
پس اگر میخواید اطلاعاتی در مورد بیماری پارکینسون، عوامل موثر در بروز این بیماری و چگونگی تشخیص گذاری آن داشته باشید این مقاله رو ادامه بدین.
فهرست
بیماری پارکینسون چگونه تشخیص داده میشود
بیماری پارکینسون (Parkinson’s Disease) یا PD، برای اولین بار توسط دانشمند بریتانیایی دکتر جیمز پارکینسون در سال ۱۸۱۷ میلادی توصیف شد.
دکتر جیمز پارکینسون این بیماری را فلج لرزان نامید اما در اصل تمامی افراد مبتلا به بیماری پارکینسون لرزش ندارند.
گفتیم که بیماری پارکینسون از شایع ترین بیماری های مخرب اعصاب به شمار می رود.
و همانطور که می دانید مغز که بخشی از سیستم اعصاب است خود از بخش های مختلفی تشکیل شده است.
ساقه مغز بخشی از مغز است که در قسمت پایینی مغز قرار دارد و خود در بر گیرنده مغز میانی، پل مغزی و بصل النخاع می باشد.
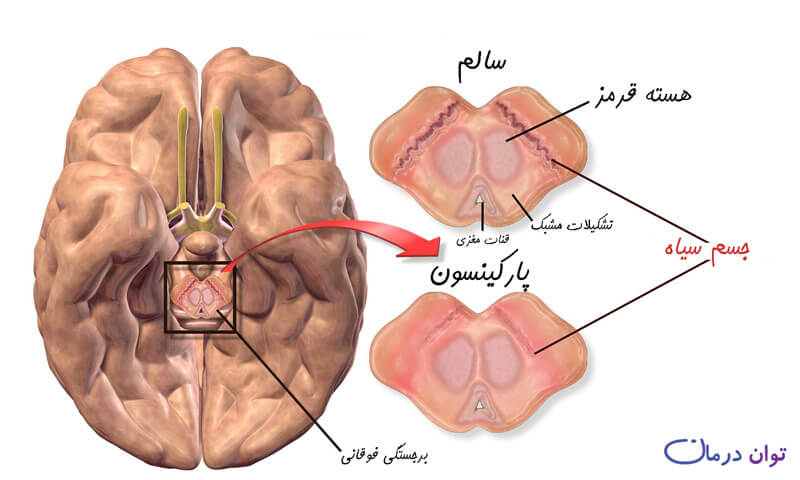
درون ساقه مغز منطقه کوچکی تحت عنوان ماده جسم سیاه وجود دارد که در تنظیم حرکات بدن نقش دارد.
در بیماری پارکینسون، سلول ها در جسم سیاه، ساخت دوپامین (یعنی ماده ی شیمیایی که در مغز به ارتباط سلول های عصبی کمک می کند) را متوقف می کنند و در نتیجه دوپامین کاهش می یابد.
با از بین رفتن سلول هایی که ترشح دوپامین را به عهده دارند مغز پیام های لازم در مورد چگونگی حرکت و زمان حرکت را دریافت نمی کند و این امر باعث از بین رفتن تدریجی کنترل عضلات می شود.
بنابراین در این بیماران ممکن است حرکاتی مانند حرف زدن، نوشتن ،کارکردن، لباس پوشیدن و حتی پلک زدن به کندی انجام گیرد.
بیماری پارکینسون در واقع یک اختلال مغزی پیشرونده است بدین معنا که تغییرات داخل مغز در طول زمان ادامه دارند.
علائم و نشانه های بیماری پارکینسون در ابتدا خفیف هستند و گاهی اوقات ممکن است نادیده گرفته شوند و به تدریج با پیشرفت سیر بیماری علائم تشدید می شوند.
ارزیابی وضوح ذهنی، عملکرد، رفتار و خلق و خوی ،فعالیت های روزمره زندگی و حرکت در هر مرحله از بیماری می تواند به تعیین بهترین درمان کمک کند.
نشانه های این بیماری معمولا از ۵۵ تا ۶۰ سالگی به بعد پدیدار می شوند اما احتمال بروز در افراد جوان تر نیز وجود دارد. همینطور داشتن یک عضو از خانواده که مبتلا به پارکینسون باشد اندکی خطر ابتلا به این بیماری را افزایش میدهد.
جالب است بدانید مردان نسبت به زنان بیشتر احتمال دارد به بیماری پارکینسون مبتلا شوند.
نکته ی امید بخش در این بیماری این است که امید به زندگی در در افراد دارای پارکینسون همچون افراد سالم است.
به طور مختصر علایم بالینی این بیماری و در واقع نشانه های متمایز این بیماری عبارتند از:
که هر کدام از این علایم به همراه علایم دیگری که ممکن است در این بیماران مشاهده شود به طور مفصل در مقاله “علایم بیماری پارکینسون” بیان شده است.
در حالیکه دو یا تعداد بیشتری از این علایم بویژه در یک سمت بیشتر از سمت دیگر پدیدار شود بیماری پارکینسون تشخیصی است که مورد بررسی قرار می گیرد مگر اینکه علایم دیگری همزمان وجود داشته باشد که بیانگر احتمال بروز بیماری دیگری باشد.
همان طور که اشاره شد معمولاً علایم پارکینسون ابتدا در یک سمت بدن ظاهر می شوند و با گذشت زمان به سمت دیگر بدن منتقل میشوند.
در واقع حرکات بدن این بیماران کند و تعادل آن ها ضفیف است.
علائمی که بیان شد به عنوان علائم اصلی و شاخص بیماری پارکینسون در نظر گرفته می شوند.
علاوه بر اینها علائم دیگر نیز وجود دارد که ممکن است در همه ی این افراد مشاهده نشود اما در صورت وجود، ارزیابی و درمان و توانبخشی آنها حائز اهمیت است.
از جمله ی این علائم میتوان مواردی همچون:
دلیل یا دلایل اصلی ابتلا به این بیماری هنوز ناشناخته است اما در سال های اخیر تحقیقات مختلف نشان دهنده ی تاثیر فاکتور هایی از جمله ژنتیک، عوامل محیطی و عادات تغذیه ای می باشد.
محققان متوجه شده اند که جهش های ژنتیک خاص می تواند باعث ابتلای فرد به بیماری پارکینسون شود.
در واقع تغییرات ایجاد شده در برخی ژن های خاص می تواند خطر ابتلا به این بیماری را افزایش دهد هر چند که این تغییرات ژنتیک با ریسک پایینی همراه است و این عامل در موارد نادر باعث ابتلا به این بیماری می شود .
قرار گرفتن در معرض مواد سمی یا فاکتورهای محیطی می تواند ریسک ابتلا به بیماری پارکینسون را افزایش دهد اما این ریسک نیز به نسبت کم و ناچیز است.
در واقع به نظر می رسد حشره كشها خطر ابتلا به این بیماری را افزایش میدهند.
احتمال ابتلا به این بیماری در افراد مبتلا به دیابت نوع دو بیشتر است.
رژیم غذایی مدیترانهای كه شامل انواع سبزی، میوه و حبوبات است خطر ابتلا به بیماری پاركسیون را كاهش میدهد.
پیش بینی می شود مصرف زیاد چربی های حیوانی به عنوان یک عامل خطر ساز برای ابتلا به بیماری پارکینسون باشد در صورتی که حبوبات، آجیل، سیب زمینی، سبزیجات و گوجه این امکان را کمتر می سازد.بیماری پارکینسون چگونه تشخیص داده میشود
در مجموع لازم است تحقیقات زیادی برای شناسایی فاکتورهای تاثیرگذار بر ابتلا به بیماری پارکینسون انجام شود.
تشخیص بیماری پارکینسون اغلب به صورت بالینی انجام می گیرد و با توجه به شرح حال و معاینه دقیق نورولوژیک توسط متخصص مغز و اعصاب انجام می شود.
برای ارزیابی و تشخیص پارکینسون معمولا موارد زیر را انجام می دهند:
معمولا اسکن های مغزی برای تشخیص پارکینسون استفاده نمی شوند. اگرچه می توانند برای رد کردن بیماری های دیگر و تشخیص افتراقی مورد استفاده قرار بگیرند.
روشهای PET Scan که به طور اختصاصی کاهش جذب عقده های قاعده ای مغز را نشان می دهد و بیماری پارکینسون را تایید می کند نیز به صورت روتین استفاده نمی شود و بیشتر در مطالعات تحقیقاتی این روش مورد استفاده قرار می گیرد.
برای درمان بیماری پارکینسون از متدهای درمانی مختلفی استفاده می شود و به علت پیشرونده بودن سیر بیماری و کاهش تدریجی عملکرد فرد توانبخشی این بیماران و بویژه کاردرمانی به عنوان عضوی از تیم درمان حائز اهمیت است.
جهت اشنایی بیشتر با رویکرد های درمانی مورد استفاده در این بیماری می توانید به مقاله “درمان بیماری پارکینسون” مراجعه کنید.
آیا علائم بیماری پارکینسون را در خود یا نزدیکان مشاهده کرده اید؟ و یا در رابطه با این بیماری بیماری سوال دارید؟ می توانید سوال خود را در بخش زیر ارسال نمایید.
شما همچنین می توانید از بخش “مشاوره رایگان” به ارتباط مستقیم با متخصصین تیم توان درمان بپردازید.
وبسایت توان درمان در سال 1396 با هدف ارائه بهترین خدمات توانبخشی و درمانی در سراسر کشور تاسیس شده است. فعالیت تیم توان درمان در حیطه گفتاردرمانی، کاردرمانی، اعضای مصنوعی، فیزیوتراپی، روانشناسی و مشاوره، مددکاری اجتماعی می باشد. پشتیبانی توان درمان بصورت تمام وقت پاسخگوی مشکلات و سوالات کاربران می باشد.
قوانین و مقررات
کلیه حقوق متعلق به وبسایت توان درمان می باشد. 1396 -1399 All Rights Reserved © 2017 – 2021 Tavandarman.com
خانم هستم
آقا هستم
مقدمه
این بیماری پس از آلزایمر معمول ترین بیماری مخرب اعصاب به شمار می رود! به طور مختصر می توان گفت بیماری پارکینسون یکی از انواع بیماری های نورولوژیک است که فرد مبتلا به آن به تدریج توانایی جسمی و روحی خود را از دست داده و در صورت عدم انتخاب راهکار درمانی مناسب با سرعت بیشتری بر شدت علائم آن افزوده می شود.
سیر بیماری پارکینسون پیشرونده است و منجر به کاهش تدریجی عملکرد فرد می شود.
پس اگر میخواید اطلاعاتی در مورد بیماری پارکینسون، عوامل موثر در بروز این بیماری و چگونگی تشخیص گذاری آن داشته باشید این مقاله رو ادامه بدین.
فهرست
بیماری پارکینسون چگونه تشخیص داده میشود
بیماری پارکینسون (Parkinson’s Disease) یا PD، برای اولین بار توسط دانشمند بریتانیایی دکتر جیمز پارکینسون در سال ۱۸۱۷ میلادی توصیف شد.
دکتر جیمز پارکینسون این بیماری را فلج لرزان نامید اما در اصل تمامی افراد مبتلا به بیماری پارکینسون لرزش ندارند.
گفتیم که بیماری پارکینسون از شایع ترین بیماری های مخرب اعصاب به شمار می رود.
و همانطور که می دانید مغز که بخشی از سیستم اعصاب است خود از بخش های مختلفی تشکیل شده است.
ساقه مغز بخشی از مغز است که در قسمت پایینی مغز قرار دارد و خود در بر گیرنده مغز میانی، پل مغزی و بصل النخاع می باشد.
درون ساقه مغز منطقه کوچکی تحت عنوان ماده جسم سیاه وجود دارد که در تنظیم حرکات بدن نقش دارد.
در بیماری پارکینسون، سلول ها در جسم سیاه، ساخت دوپامین (یعنی ماده ی شیمیایی که در مغز به ارتباط سلول های عصبی کمک می کند) را متوقف می کنند و در نتیجه دوپامین کاهش می یابد.
با از بین رفتن سلول هایی که ترشح دوپامین را به عهده دارند مغز پیام های لازم در مورد چگونگی حرکت و زمان حرکت را دریافت نمی کند و این امر باعث از بین رفتن تدریجی کنترل عضلات می شود.
بنابراین در این بیماران ممکن است حرکاتی مانند حرف زدن، نوشتن ،کارکردن، لباس پوشیدن و حتی پلک زدن به کندی انجام گیرد.
بیماری پارکینسون در واقع یک اختلال مغزی پیشرونده است بدین معنا که تغییرات داخل مغز در طول زمان ادامه دارند.
علائم و نشانه های بیماری پارکینسون در ابتدا خفیف هستند و گاهی اوقات ممکن است نادیده گرفته شوند و به تدریج با پیشرفت سیر بیماری علائم تشدید می شوند.
ارزیابی وضوح ذهنی، عملکرد، رفتار و خلق و خوی ،فعالیت های روزمره زندگی و حرکت در هر مرحله از بیماری می تواند به تعیین بهترین درمان کمک کند.
نشانه های این بیماری معمولا از ۵۵ تا ۶۰ سالگی به بعد پدیدار می شوند اما احتمال بروز در افراد جوان تر نیز وجود دارد. همینطور داشتن یک عضو از خانواده که مبتلا به پارکینسون باشد اندکی خطر ابتلا به این بیماری را افزایش میدهد.
جالب است بدانید مردان نسبت به زنان بیشتر احتمال دارد به بیماری پارکینسون مبتلا شوند.
نکته ی امید بخش در این بیماری این است که امید به زندگی در در افراد دارای پارکینسون همچون افراد سالم است.
به طور مختصر علایم بالینی این بیماری و در واقع نشانه های متمایز این بیماری عبارتند از:
که هر کدام از این علایم به همراه علایم دیگری که ممکن است در این بیماران مشاهده شود به طور مفصل در مقاله “علایم بیماری پارکینسون” بیان شده است.
در حالیکه دو یا تعداد بیشتری از این علایم بویژه در یک سمت بیشتر از سمت دیگر پدیدار شود بیماری پارکینسون تشخیصی است که مورد بررسی قرار می گیرد مگر اینکه علایم دیگری همزمان وجود داشته باشد که بیانگر احتمال بروز بیماری دیگری باشد.
همان طور که اشاره شد معمولاً علایم پارکینسون ابتدا در یک سمت بدن ظاهر می شوند و با گذشت زمان به سمت دیگر بدن منتقل میشوند.
در واقع حرکات بدن این بیماران کند و تعادل آن ها ضفیف است.
علائمی که بیان شد به عنوان علائم اصلی و شاخص بیماری پارکینسون در نظر گرفته می شوند.
علاوه بر اینها علائم دیگر نیز وجود دارد که ممکن است در همه ی این افراد مشاهده نشود اما در صورت وجود، ارزیابی و درمان و توانبخشی آنها حائز اهمیت است.
از جمله ی این علائم میتوان مواردی همچون:
دلیل یا دلایل اصلی ابتلا به این بیماری هنوز ناشناخته است اما در سال های اخیر تحقیقات مختلف نشان دهنده ی تاثیر فاکتور هایی از جمله ژنتیک، عوامل محیطی و عادات تغذیه ای می باشد.
محققان متوجه شده اند که جهش های ژنتیک خاص می تواند باعث ابتلای فرد به بیماری پارکینسون شود.
در واقع تغییرات ایجاد شده در برخی ژن های خاص می تواند خطر ابتلا به این بیماری را افزایش دهد هر چند که این تغییرات ژنتیک با ریسک پایینی همراه است و این عامل در موارد نادر باعث ابتلا به این بیماری می شود .
قرار گرفتن در معرض مواد سمی یا فاکتورهای محیطی می تواند ریسک ابتلا به بیماری پارکینسون را افزایش دهد اما این ریسک نیز به نسبت کم و ناچیز است.
در واقع به نظر می رسد حشره كشها خطر ابتلا به این بیماری را افزایش میدهند.
احتمال ابتلا به این بیماری در افراد مبتلا به دیابت نوع دو بیشتر است.
رژیم غذایی مدیترانهای كه شامل انواع سبزی، میوه و حبوبات است خطر ابتلا به بیماری پاركسیون را كاهش میدهد.
پیش بینی می شود مصرف زیاد چربی های حیوانی به عنوان یک عامل خطر ساز برای ابتلا به بیماری پارکینسون باشد در صورتی که حبوبات، آجیل، سیب زمینی، سبزیجات و گوجه این امکان را کمتر می سازد.بیماری پارکینسون چگونه تشخیص داده میشود
در مجموع لازم است تحقیقات زیادی برای شناسایی فاکتورهای تاثیرگذار بر ابتلا به بیماری پارکینسون انجام شود.
تشخیص بیماری پارکینسون اغلب به صورت بالینی انجام می گیرد و با توجه به شرح حال و معاینه دقیق نورولوژیک توسط متخصص مغز و اعصاب انجام می شود.
برای ارزیابی و تشخیص پارکینسون معمولا موارد زیر را انجام می دهند:
معمولا اسکن های مغزی برای تشخیص پارکینسون استفاده نمی شوند. اگرچه می توانند برای رد کردن بیماری های دیگر و تشخیص افتراقی مورد استفاده قرار بگیرند.
روشهای PET Scan که به طور اختصاصی کاهش جذب عقده های قاعده ای مغز را نشان می دهد و بیماری پارکینسون را تایید می کند نیز به صورت روتین استفاده نمی شود و بیشتر در مطالعات تحقیقاتی این روش مورد استفاده قرار می گیرد.
برای درمان بیماری پارکینسون از متدهای درمانی مختلفی استفاده می شود و به علت پیشرونده بودن سیر بیماری و کاهش تدریجی عملکرد فرد توانبخشی این بیماران و بویژه کاردرمانی به عنوان عضوی از تیم درمان حائز اهمیت است.
جهت اشنایی بیشتر با رویکرد های درمانی مورد استفاده در این بیماری می توانید به مقاله “درمان بیماری پارکینسون” مراجعه کنید.
آیا علائم بیماری پارکینسون را در خود یا نزدیکان مشاهده کرده اید؟ و یا در رابطه با این بیماری بیماری سوال دارید؟ می توانید سوال خود را در بخش زیر ارسال نمایید.
شما همچنین می توانید از بخش “مشاوره رایگان” به ارتباط مستقیم با متخصصین تیم توان درمان بپردازید.
وبسایت توان درمان در سال 1396 با هدف ارائه بهترین خدمات توانبخشی و درمانی در سراسر کشور تاسیس شده است. فعالیت تیم توان درمان در حیطه گفتاردرمانی، کاردرمانی، اعضای مصنوعی، فیزیوتراپی، روانشناسی و مشاوره، مددکاری اجتماعی می باشد. پشتیبانی توان درمان بصورت تمام وقت پاسخگوی مشکلات و سوالات کاربران می باشد.
قوانین و مقررات
کلیه حقوق متعلق به وبسایت توان درمان می باشد. 1396 -1399 All Rights Reserved © 2017 – 2021 Tavandarman.com
خانم هستم
آقا هستم
مقدمه
این بیماری پس از آلزایمر معمول ترین بیماری مخرب اعصاب به شمار می رود! به طور مختصر می توان گفت بیماری پارکینسون یکی از انواع بیماری های نورولوژیک است که فرد مبتلا به آن به تدریج توانایی جسمی و روحی خود را از دست داده و در صورت عدم انتخاب راهکار درمانی مناسب با سرعت بیشتری بر شدت علائم آن افزوده می شود.
سیر بیماری پارکینسون پیشرونده است و منجر به کاهش تدریجی عملکرد فرد می شود.
پس اگر میخواید اطلاعاتی در مورد بیماری پارکینسون، عوامل موثر در بروز این بیماری و چگونگی تشخیص گذاری آن داشته باشید این مقاله رو ادامه بدین.
فهرست
بیماری پارکینسون چگونه تشخیص داده میشود
بیماری پارکینسون (Parkinson’s Disease) یا PD، برای اولین بار توسط دانشمند بریتانیایی دکتر جیمز پارکینسون در سال ۱۸۱۷ میلادی توصیف شد.
دکتر جیمز پارکینسون این بیماری را فلج لرزان نامید اما در اصل تمامی افراد مبتلا به بیماری پارکینسون لرزش ندارند.
گفتیم که بیماری پارکینسون از شایع ترین بیماری های مخرب اعصاب به شمار می رود.
و همانطور که می دانید مغز که بخشی از سیستم اعصاب است خود از بخش های مختلفی تشکیل شده است.
ساقه مغز بخشی از مغز است که در قسمت پایینی مغز قرار دارد و خود در بر گیرنده مغز میانی، پل مغزی و بصل النخاع می باشد.
درون ساقه مغز منطقه کوچکی تحت عنوان ماده جسم سیاه وجود دارد که در تنظیم حرکات بدن نقش دارد.
در بیماری پارکینسون، سلول ها در جسم سیاه، ساخت دوپامین (یعنی ماده ی شیمیایی که در مغز به ارتباط سلول های عصبی کمک می کند) را متوقف می کنند و در نتیجه دوپامین کاهش می یابد.
با از بین رفتن سلول هایی که ترشح دوپامین را به عهده دارند مغز پیام های لازم در مورد چگونگی حرکت و زمان حرکت را دریافت نمی کند و این امر باعث از بین رفتن تدریجی کنترل عضلات می شود.
بنابراین در این بیماران ممکن است حرکاتی مانند حرف زدن، نوشتن ،کارکردن، لباس پوشیدن و حتی پلک زدن به کندی انجام گیرد.
بیماری پارکینسون در واقع یک اختلال مغزی پیشرونده است بدین معنا که تغییرات داخل مغز در طول زمان ادامه دارند.
علائم و نشانه های بیماری پارکینسون در ابتدا خفیف هستند و گاهی اوقات ممکن است نادیده گرفته شوند و به تدریج با پیشرفت سیر بیماری علائم تشدید می شوند.
ارزیابی وضوح ذهنی، عملکرد، رفتار و خلق و خوی ،فعالیت های روزمره زندگی و حرکت در هر مرحله از بیماری می تواند به تعیین بهترین درمان کمک کند.
نشانه های این بیماری معمولا از ۵۵ تا ۶۰ سالگی به بعد پدیدار می شوند اما احتمال بروز در افراد جوان تر نیز وجود دارد. همینطور داشتن یک عضو از خانواده که مبتلا به پارکینسون باشد اندکی خطر ابتلا به این بیماری را افزایش میدهد.
جالب است بدانید مردان نسبت به زنان بیشتر احتمال دارد به بیماری پارکینسون مبتلا شوند.
نکته ی امید بخش در این بیماری این است که امید به زندگی در در افراد دارای پارکینسون همچون افراد سالم است.
به طور مختصر علایم بالینی این بیماری و در واقع نشانه های متمایز این بیماری عبارتند از:
که هر کدام از این علایم به همراه علایم دیگری که ممکن است در این بیماران مشاهده شود به طور مفصل در مقاله “علایم بیماری پارکینسون” بیان شده است.
در حالیکه دو یا تعداد بیشتری از این علایم بویژه در یک سمت بیشتر از سمت دیگر پدیدار شود بیماری پارکینسون تشخیصی است که مورد بررسی قرار می گیرد مگر اینکه علایم دیگری همزمان وجود داشته باشد که بیانگر احتمال بروز بیماری دیگری باشد.
همان طور که اشاره شد معمولاً علایم پارکینسون ابتدا در یک سمت بدن ظاهر می شوند و با گذشت زمان به سمت دیگر بدن منتقل میشوند.
در واقع حرکات بدن این بیماران کند و تعادل آن ها ضفیف است.
علائمی که بیان شد به عنوان علائم اصلی و شاخص بیماری پارکینسون در نظر گرفته می شوند.
علاوه بر اینها علائم دیگر نیز وجود دارد که ممکن است در همه ی این افراد مشاهده نشود اما در صورت وجود، ارزیابی و درمان و توانبخشی آنها حائز اهمیت است.
از جمله ی این علائم میتوان مواردی همچون:
دلیل یا دلایل اصلی ابتلا به این بیماری هنوز ناشناخته است اما در سال های اخیر تحقیقات مختلف نشان دهنده ی تاثیر فاکتور هایی از جمله ژنتیک، عوامل محیطی و عادات تغذیه ای می باشد.
محققان متوجه شده اند که جهش های ژنتیک خاص می تواند باعث ابتلای فرد به بیماری پارکینسون شود.
در واقع تغییرات ایجاد شده در برخی ژن های خاص می تواند خطر ابتلا به این بیماری را افزایش دهد هر چند که این تغییرات ژنتیک با ریسک پایینی همراه است و این عامل در موارد نادر باعث ابتلا به این بیماری می شود .
قرار گرفتن در معرض مواد سمی یا فاکتورهای محیطی می تواند ریسک ابتلا به بیماری پارکینسون را افزایش دهد اما این ریسک نیز به نسبت کم و ناچیز است.
در واقع به نظر می رسد حشره كشها خطر ابتلا به این بیماری را افزایش میدهند.
احتمال ابتلا به این بیماری در افراد مبتلا به دیابت نوع دو بیشتر است.
رژیم غذایی مدیترانهای كه شامل انواع سبزی، میوه و حبوبات است خطر ابتلا به بیماری پاركسیون را كاهش میدهد.
پیش بینی می شود مصرف زیاد چربی های حیوانی به عنوان یک عامل خطر ساز برای ابتلا به بیماری پارکینسون باشد در صورتی که حبوبات، آجیل، سیب زمینی، سبزیجات و گوجه این امکان را کمتر می سازد.بیماری پارکینسون چگونه تشخیص داده میشود
در مجموع لازم است تحقیقات زیادی برای شناسایی فاکتورهای تاثیرگذار بر ابتلا به بیماری پارکینسون انجام شود.
تشخیص بیماری پارکینسون اغلب به صورت بالینی انجام می گیرد و با توجه به شرح حال و معاینه دقیق نورولوژیک توسط متخصص مغز و اعصاب انجام می شود.
برای ارزیابی و تشخیص پارکینسون معمولا موارد زیر را انجام می دهند:
معمولا اسکن های مغزی برای تشخیص پارکینسون استفاده نمی شوند. اگرچه می توانند برای رد کردن بیماری های دیگر و تشخیص افتراقی مورد استفاده قرار بگیرند.
روشهای PET Scan که به طور اختصاصی کاهش جذب عقده های قاعده ای مغز را نشان می دهد و بیماری پارکینسون را تایید می کند نیز به صورت روتین استفاده نمی شود و بیشتر در مطالعات تحقیقاتی این روش مورد استفاده قرار می گیرد.
برای درمان بیماری پارکینسون از متدهای درمانی مختلفی استفاده می شود و به علت پیشرونده بودن سیر بیماری و کاهش تدریجی عملکرد فرد توانبخشی این بیماران و بویژه کاردرمانی به عنوان عضوی از تیم درمان حائز اهمیت است.
جهت اشنایی بیشتر با رویکرد های درمانی مورد استفاده در این بیماری می توانید به مقاله “درمان بیماری پارکینسون” مراجعه کنید.
آیا علائم بیماری پارکینسون را در خود یا نزدیکان مشاهده کرده اید؟ و یا در رابطه با این بیماری بیماری سوال دارید؟ می توانید سوال خود را در بخش زیر ارسال نمایید.
شما همچنین می توانید از بخش “مشاوره رایگان” به ارتباط مستقیم با متخصصین تیم توان درمان بپردازید.
وبسایت توان درمان در سال 1396 با هدف ارائه بهترین خدمات توانبخشی و درمانی در سراسر کشور تاسیس شده است. فعالیت تیم توان درمان در حیطه گفتاردرمانی، کاردرمانی، اعضای مصنوعی، فیزیوتراپی، روانشناسی و مشاوره، مددکاری اجتماعی می باشد. پشتیبانی توان درمان بصورت تمام وقت پاسخگوی مشکلات و سوالات کاربران می باشد.
قوانین و مقررات
کلیه حقوق متعلق به وبسایت توان درمان می باشد. 1396 -1399 All Rights Reserved © 2017 – 2021 Tavandarman.com
خانم هستم
آقا هستم
مقدمه
این بیماری پس از آلزایمر معمول ترین بیماری مخرب اعصاب به شمار می رود! به طور مختصر می توان گفت بیماری پارکینسون یکی از انواع بیماری های نورولوژیک است که فرد مبتلا به آن به تدریج توانایی جسمی و روحی خود را از دست داده و در صورت عدم انتخاب راهکار درمانی مناسب با سرعت بیشتری بر شدت علائم آن افزوده می شود.
سیر بیماری پارکینسون پیشرونده است و منجر به کاهش تدریجی عملکرد فرد می شود.
پس اگر میخواید اطلاعاتی در مورد بیماری پارکینسون، عوامل موثر در بروز این بیماری و چگونگی تشخیص گذاری آن داشته باشید این مقاله رو ادامه بدین.
فهرست
بیماری پارکینسون چگونه تشخیص داده میشود
بیماری پارکینسون (Parkinson’s Disease) یا PD، برای اولین بار توسط دانشمند بریتانیایی دکتر جیمز پارکینسون در سال ۱۸۱۷ میلادی توصیف شد.
دکتر جیمز پارکینسون این بیماری را فلج لرزان نامید اما در اصل تمامی افراد مبتلا به بیماری پارکینسون لرزش ندارند.
گفتیم که بیماری پارکینسون از شایع ترین بیماری های مخرب اعصاب به شمار می رود.
و همانطور که می دانید مغز که بخشی از سیستم اعصاب است خود از بخش های مختلفی تشکیل شده است.
ساقه مغز بخشی از مغز است که در قسمت پایینی مغز قرار دارد و خود در بر گیرنده مغز میانی، پل مغزی و بصل النخاع می باشد.
درون ساقه مغز منطقه کوچکی تحت عنوان ماده جسم سیاه وجود دارد که در تنظیم حرکات بدن نقش دارد.
در بیماری پارکینسون، سلول ها در جسم سیاه، ساخت دوپامین (یعنی ماده ی شیمیایی که در مغز به ارتباط سلول های عصبی کمک می کند) را متوقف می کنند و در نتیجه دوپامین کاهش می یابد.
با از بین رفتن سلول هایی که ترشح دوپامین را به عهده دارند مغز پیام های لازم در مورد چگونگی حرکت و زمان حرکت را دریافت نمی کند و این امر باعث از بین رفتن تدریجی کنترل عضلات می شود.
بنابراین در این بیماران ممکن است حرکاتی مانند حرف زدن، نوشتن ،کارکردن، لباس پوشیدن و حتی پلک زدن به کندی انجام گیرد.
بیماری پارکینسون در واقع یک اختلال مغزی پیشرونده است بدین معنا که تغییرات داخل مغز در طول زمان ادامه دارند.
علائم و نشانه های بیماری پارکینسون در ابتدا خفیف هستند و گاهی اوقات ممکن است نادیده گرفته شوند و به تدریج با پیشرفت سیر بیماری علائم تشدید می شوند.
ارزیابی وضوح ذهنی، عملکرد، رفتار و خلق و خوی ،فعالیت های روزمره زندگی و حرکت در هر مرحله از بیماری می تواند به تعیین بهترین درمان کمک کند.
نشانه های این بیماری معمولا از ۵۵ تا ۶۰ سالگی به بعد پدیدار می شوند اما احتمال بروز در افراد جوان تر نیز وجود دارد. همینطور داشتن یک عضو از خانواده که مبتلا به پارکینسون باشد اندکی خطر ابتلا به این بیماری را افزایش میدهد.
جالب است بدانید مردان نسبت به زنان بیشتر احتمال دارد به بیماری پارکینسون مبتلا شوند.
نکته ی امید بخش در این بیماری این است که امید به زندگی در در افراد دارای پارکینسون همچون افراد سالم است.
به طور مختصر علایم بالینی این بیماری و در واقع نشانه های متمایز این بیماری عبارتند از:
که هر کدام از این علایم به همراه علایم دیگری که ممکن است در این بیماران مشاهده شود به طور مفصل در مقاله “علایم بیماری پارکینسون” بیان شده است.
در حالیکه دو یا تعداد بیشتری از این علایم بویژه در یک سمت بیشتر از سمت دیگر پدیدار شود بیماری پارکینسون تشخیصی است که مورد بررسی قرار می گیرد مگر اینکه علایم دیگری همزمان وجود داشته باشد که بیانگر احتمال بروز بیماری دیگری باشد.
همان طور که اشاره شد معمولاً علایم پارکینسون ابتدا در یک سمت بدن ظاهر می شوند و با گذشت زمان به سمت دیگر بدن منتقل میشوند.
در واقع حرکات بدن این بیماران کند و تعادل آن ها ضفیف است.
علائمی که بیان شد به عنوان علائم اصلی و شاخص بیماری پارکینسون در نظر گرفته می شوند.
علاوه بر اینها علائم دیگر نیز وجود دارد که ممکن است در همه ی این افراد مشاهده نشود اما در صورت وجود، ارزیابی و درمان و توانبخشی آنها حائز اهمیت است.
از جمله ی این علائم میتوان مواردی همچون:
دلیل یا دلایل اصلی ابتلا به این بیماری هنوز ناشناخته است اما در سال های اخیر تحقیقات مختلف نشان دهنده ی تاثیر فاکتور هایی از جمله ژنتیک، عوامل محیطی و عادات تغذیه ای می باشد.
محققان متوجه شده اند که جهش های ژنتیک خاص می تواند باعث ابتلای فرد به بیماری پارکینسون شود.
در واقع تغییرات ایجاد شده در برخی ژن های خاص می تواند خطر ابتلا به این بیماری را افزایش دهد هر چند که این تغییرات ژنتیک با ریسک پایینی همراه است و این عامل در موارد نادر باعث ابتلا به این بیماری می شود .
قرار گرفتن در معرض مواد سمی یا فاکتورهای محیطی می تواند ریسک ابتلا به بیماری پارکینسون را افزایش دهد اما این ریسک نیز به نسبت کم و ناچیز است.
در واقع به نظر می رسد حشره كشها خطر ابتلا به این بیماری را افزایش میدهند.
احتمال ابتلا به این بیماری در افراد مبتلا به دیابت نوع دو بیشتر است.
رژیم غذایی مدیترانهای كه شامل انواع سبزی، میوه و حبوبات است خطر ابتلا به بیماری پاركسیون را كاهش میدهد.
پیش بینی می شود مصرف زیاد چربی های حیوانی به عنوان یک عامل خطر ساز برای ابتلا به بیماری پارکینسون باشد در صورتی که حبوبات، آجیل، سیب زمینی، سبزیجات و گوجه این امکان را کمتر می سازد.بیماری پارکینسون چگونه تشخیص داده میشود
در مجموع لازم است تحقیقات زیادی برای شناسایی فاکتورهای تاثیرگذار بر ابتلا به بیماری پارکینسون انجام شود.
تشخیص بیماری پارکینسون اغلب به صورت بالینی انجام می گیرد و با توجه به شرح حال و معاینه دقیق نورولوژیک توسط متخصص مغز و اعصاب انجام می شود.
برای ارزیابی و تشخیص پارکینسون معمولا موارد زیر را انجام می دهند:
معمولا اسکن های مغزی برای تشخیص پارکینسون استفاده نمی شوند. اگرچه می توانند برای رد کردن بیماری های دیگر و تشخیص افتراقی مورد استفاده قرار بگیرند.
روشهای PET Scan که به طور اختصاصی کاهش جذب عقده های قاعده ای مغز را نشان می دهد و بیماری پارکینسون را تایید می کند نیز به صورت روتین استفاده نمی شود و بیشتر در مطالعات تحقیقاتی این روش مورد استفاده قرار می گیرد.
برای درمان بیماری پارکینسون از متدهای درمانی مختلفی استفاده می شود و به علت پیشرونده بودن سیر بیماری و کاهش تدریجی عملکرد فرد توانبخشی این بیماران و بویژه کاردرمانی به عنوان عضوی از تیم درمان حائز اهمیت است.
جهت اشنایی بیشتر با رویکرد های درمانی مورد استفاده در این بیماری می توانید به مقاله “درمان بیماری پارکینسون” مراجعه کنید.
آیا علائم بیماری پارکینسون را در خود یا نزدیکان مشاهده کرده اید؟ و یا در رابطه با این بیماری بیماری سوال دارید؟ می توانید سوال خود را در بخش زیر ارسال نمایید.
شما همچنین می توانید از بخش “مشاوره رایگان” به ارتباط مستقیم با متخصصین تیم توان درمان بپردازید.
وبسایت توان درمان در سال 1396 با هدف ارائه بهترین خدمات توانبخشی و درمانی در سراسر کشور تاسیس شده است. فعالیت تیم توان درمان در حیطه گفتاردرمانی، کاردرمانی، اعضای مصنوعی، فیزیوتراپی، روانشناسی و مشاوره، مددکاری اجتماعی می باشد. پشتیبانی توان درمان بصورت تمام وقت پاسخگوی مشکلات و سوالات کاربران می باشد.
قوانین و مقررات
کلیه حقوق متعلق به وبسایت توان درمان می باشد. 1396 -1399 All Rights Reserved © 2017 – 2021 Tavandarman.com
خانم هستم
آقا هستم
بیماری پارکینسون نوعی اختلال پیشرونده سیستم عصبی است که بر روی حرکت تأثیر می گذارد. علائم به تدریج شروع می شود گاهی اوقات با یک لرزش کوچک در یک دست که فرد به سختی متوجه آن می شود شروع می شود. علاوه بر لرزش ها که بسیار رایج هستند، این اختلال معمولاً باعث خشکی یا کند شدن حرکت نیز می شود.
در مراحل اولیه بیماری پارکینسون ممکن است حالت چهره به میزان کم بیانگر این بیماری باشد. ممکن است دست ها هنگام راه رفتن تکان نخورند. حرف زدن فرد ممکن است آرام یا مبهم شود. علائم بیماری پارکینسون با پیشرفت بیماری و با گذشت زمان بدتر می شود.
اگرچه بیماری پارکینسون قابل درمان نیست اما داروها ممکن است علائم شما را به میزان قابل توجهی بهبود بخشند. گاهی اوقات پزشک متخصص مغز و اعصاب ممکن است برای تنظیم مناطق خاصی از مغز و بهبود علائم، جراحی را پیشنهاد کند.
بیماری پارکینسون چگونه تشخیص داده میشود
علائم و نشانه های بیماری پارکینسون برای هر کسی می تواند متفاوت باشد. علائم اولیه ممکن است خفیف و غیر قابل توجه باشد. علائم اغلب از یک طرف بدن شروع می شود و معمولاً حتی بعد از ایجاد علائم در هر دو طرف ، در سمت اول شدیدتر خواهد بود.
علائم و نشانه های پارکینسون ممکن است شامل موارد زیر باشد:
در صورت وجود هر یک از علائم مربوط به بیماری پارکینسون، نه تنها برای تشخیص این وضعیت بلکه برای رد علل دیگر علائم خود به پزشک مراجعه کنید.
در بیماری پارکینسون سلولهای عصبی خاصی (نورون ها) در مغز به تدریج تخریب می شوند و از بین می روند. بسیاری از این علائم به دلیل از بین رفتن نورون هایی است که یک پیام رسان شیمیایی در مغز شما بنام دوپامین تولید می کنند. هنگامی که سطح دوپامین کاهش می یابد باعث فعالیت غیرطبیعی مغز می شود و علائم بیماری پارکینسون پدیدار می شود.
علت بیماری پارکینسون ناشناخته است اما به نظر می رسد عوامل مختلفی در بروز آن نقش دارند، از جمله:
اگرچه به نظر می رسد واریاسیون های خاص ژنی خطر ابتلا به پارکینسون را افزایش می دهد اما این خطر برای هر یک از این نشانگرهای ژنی بسیار کم است.
محققان همچنین خاطرنشان کردند که در مغز مبتلایان به پارکینسون تغییرات بسیاری رخ می دهد، اگرچه هنوز مشخص نیست که چرا این تغییرات رخ می دهد. این تغییرات شامل موارد زیر است:
عوامل خطر بیماری پارکینسون شامل موارد زیر است:
بیماری پارکینسون اغلب مشکلاتی به همراه دارد که قابل درمان هستند، از جمله:
همچنین ممکن است افراد اختلال عملکرد خواب با حرکت سریع چشم را تجربه کنند که همراه با انجام دادن فعالیت هایی در خواب است. داروها ممکن است به رفع مشکلات خواب کمک کنند.
بیمار همچنین ممکن است موارد زیر را تجربه کند:
از آنجا که علت پارکینسون ناشناخته است راههای اثبات شده برای جلوگیری از ابتلا به این بیماری نیز یک رمز و راز باقی مانده است.
برخی تحقیقات نشان داده اند که ورزش منظم هوازی ممکن است خطر ابتلا به بیماری پارکینسون را کاهش دهد.
برخی تحقیقات دیگر نشان داده اند که افرادی که نوشیدنی های حاوی کافئین می نوشند ( قهوه، چای و کولا ) نسبت به افرادی که آن را نمی نوشند، کمتر به بیماری پارکینسون مبتلا می شوند. با این حال هنوز مشخص نیست که آیا کافئین در واقع از ابتلا به پارکینسون جلوگیری می کند یا به طریقی دیگر با این مسئله مرتبط است. در حال حاضر شواهد و مدارک کافی برای توصیه به نوشیدن نوشیدنی های کافئین دار برای محافظت در برابر پارکینسون وجود ندارد. چای سبز همچنین با کاهش خطر ابتلا به بیماری پارکینسون همراه است.
هیچ آزمایش خاصی برای تشخیص بیماری پارکینسون وجود ندارد. پزشکی که در زمینه بیماری های سیستم عصبی (متخصص مغز و اعصاب) آموزش دیده است، بیماری پارکینسون را بر اساس تاریخچه پزشکی، بررسی علائم و نشانه های شما و معاینه بالینی و عصبی تشخیص می دهد. پزشک ممکن است اسکن SPECT (توموگرافی کامپیوتری تک فوتونی) را که به آن اسکن انتقال دهنده دوپامین (DAT) می گویند، پیشنهاد کند. اگرچه این می تواند به تایید تشخیص کمک کند، اما علائم و معاینه عصبی در نهایت تشخیص صحیح را تعیین می کنند. بیشتر افراد به اسکن DAT احتیاج ندارند.
پزشک ممکن است آزمایشاتی مانند آزمایش خون را درخواست کند تا تشخیص های دیگری که ممکن است باعث علائم شما شود را رد کند.
روش های تصویربرداری مانند MRI ، CT ، سونوگرافی مغز و PETاسکن همچنین ممکن است برای کمک به رد سایر اختلالات استفاده شود. روش های تصویربرداری به طور اختصاصی برای تشخیص بیماری پارکینسون مفید نیستند.
علاوه بر معاینه پزشک مغز و اعصاب ممکن است یک داروی بیماری پارکینسون مثل کاربیدوپا-لوودوپا به شما بدهد. برای بروز اثر دارو باید دوز کافی آن تجویز شود، زیرا دوزهای پایین برای یک یا دو روز قابل اعتماد نیستند. بهبود قابل توجه با این دارو اغلب تشخیص بیماری پارکینسون را تأیید می کند.
گاهی اوقات برای تشخیص بیماری پارکینسون زمان لازم است. پزشکان ممکن است برای ارزیابی وضعیت و علائم شما در طول زمان و تشخیص بیماری پارکینسون قرار ملاقات های منظم با متخصصان مغز و اعصاب آموزش دیده در اختلالات حرکتی را توصیه کنند.
بیماری پارکینسون قابل درمان نیست اما داروها اغلب می توانند بطور چشمگیری به کنترل علائم شما کمک کنند. در بعضی از موارد بعدی ممکن است توصیه به عمل جراحی شود.
پزشک همچنین ممکن است تغییرات سبک زندگی، به خصوص ورزش هوازی مداوم را نیز توصیه کند. در بعضی موارد فیزیوتراپی که بر تعادل و کشش تمرکز دارد نیز مهم است. یک پاتولوژیست زبان می تواند به بهبود مشکلات تکلم بیمار کمک کند.
داروها ممکن است به شما در مدیریت مشکلات در راه رفتن، حرکت و لرزش کمک کنند. این داروها دوپامین را افزایش داده یا جایگزین می کنند.
افراد مبتلا به پارکینسون غلظت دوپامین مغزی کمی دارند. دوپامین به طورمستقیم نمی تواند تزریق شود زیرا نمی تواند وارد مغز شود.
ممکن است بعد از شروع درمان بیماری پارکینسون علائم به میزان قابل توجهی بهبود پیدا کند. با این حال با گذشت زمان اثرات داروها اغلب کاهش می یابد اما باز هم می توانند علائم را به خوبی کنترل کنند.
داروهایی که پزشک ممکن است تجویز کند شامل موارد زیر است:
لوودوپا با کاربی دوپا (Lodosyn) ترکیب شده است، که لوودوپا را از تبدیل سریع به دوپامین خارج از مغز شما محافظت می کند. این امر باعث کاهش عوارض جانبی مانند حالت تهوع می شود.
عوارض جانبی ممکن است شامل حالت تهوع یا احساس سبکی سر(افت فشار ارتوستاتیک) باشد.
بعد از گذشت چند سال با پیشرفت بیماری اثرات حاصل از لوودوپا در اثر پدیده خاموش شدن کم می-شود.
همچنین ممکن است بیمار بعد از مصرف دوزهای بالاتر لوودوپا حرکات غیر ارادی(دیسکینزی) را تجربه کند. دکتر مغز و اعصاب ممکن است دوز دارو را کاهش دهد یا زمان خوردن دارو را برای کنترل این اثرات جانبی تنظیم کند.
Duopa برای بیمارانی با بیماری پارکینسون پیشرفته تر است که هنوز هم به کربیدوپا لوودوپا پاسخ می دهند اما، در پاسخ آنها نوسانات زیادی وجود دارد. از آنجا که Duopa به طور مداوم تزریق می شود، سطح خونی این دو دارو ثابت می ماند.
جاگذاری لوله نیاز به یک عمل جراحی کوچک دارد. خطرات مرتبط با وجود لوله شامل پاره شدن لوله یا عفونت در محل تزریق دارو است.
آنها به اندازه لوودوپا در درمان علائم پارکینسون مؤثر نیستند. با این حال، دوام بیشتری دارند و ممکن است همراه با لوودوپا برای متعادل کردن اثر خاموش و روشن شدن لودوپا مورد استفاده قرار گیرند.بیماری پارکینسون چگونه تشخیص داده میشود
آگونیست های دوپامین شامل پرامیپکسول (Mirapex)، روپینیرول (Requip) و روتیگوتین ) Neupro، به صورت یک پچ) می باشند. آپومورفین (Apokyn)یک آگونیست دوپامین تزریقی کوتاه اثر است که برای تسکین سریع مورد استفاده قرار می گیرد.
برخی از عوارض آگونیست های دوپامین مشابه عوارض جانبی کاربیدوپا-لوودوپا است. اماهمچنین می توانند باعث توهم، خواب آلودگی و رفتارهای اجباری مانند بیش فعالی جنسی، قمار و غذا خوردن شوند. اگر هنگام مصرف این داروها به شکل غیر معمولی رفتار می کنید که با پزشک خود مشورت کنید.
این داروها با اضافه شدن کاربی دوپا-لوودوپا خطر ایجاد توهم را افزایش می دهند.
این داروها به دلیل واکنش های جدی اما نادر اغلب در ترکیب با اکثر داروهای ضد افسردگی یا مواد مخدر خاص استفاده نمی شوند. قبل از مصرف داروهای اضافی همراه با مهار کننده MAO B با پزشک خود مشورت کنید.
مهار کننده های. (COMT) Catechol O-methyltransferase انتاکاپون (Comtan) داروی اولیه این گروه است. این دارو با مهار کردن آنزیمی که باعث تخریب دوپامین می شود، اثر درمانی لودوپا را طولانی تر می کند.
عوارض جانبی از جمله افزایش خطر حرکات غیر ارادی(دیسکینزی) عمدتاً از افزایش غلظت لودوپا ناشی می شود. عوارض جانبی دیگر شامل اسهال یا سایر عوارض جانبی لوودوپا است.
تولکاپون (Tasmar) یکی دیگر از مهارکننده های COMT است که به دلیل خطر آسیب جدی کبدی و نارسایی کبد بندرت تجویز می شود.
با این حال عوارض جانبی مانند اختلال در حافظه، گیجی، توهم، یبوست، خشکی دهان و ادرار مختل شده از مزایای کم آنها اغلب بیشتر است.
عوارض جانبی ممکن است شامل ایجاد لکه های بنفش روی پوست، تورم مچ پا یا توهم باشد.
تحریک عمیق مغزی. در تحریک عمیق مغزی (DBS) جراحان الکترود را در قسمت خاصی از مغز قرار می دهند. الکترودها به یک ژنراتور که در قفسه سینه در نزدیکی استخوان ترقوه کار گذاشته شده است متصل می شوند که ایمپالس های الکتریکی را به مغز شما ارسال می کند و ممکن است علائم بیماری پارکینسون شما را کاهش دهد.
پزشک ممکن است شرایط بیمار را در صورت لزوم برای درمان تنظیم کند. جراحی شامل خطراتی از جمله عفونت، سکته یا خونریزی مغزی است. برخی از افراد با سیستم DBS دچار مشکلات می شوند یا به دلیل تحریک عوارضی دارند و ممکن است پزشک متخصص مغز و اعصاب نیاز به تنظیم یا جایگزینی برخی از قسمت های سیستم داشته باشد.
تحریک عمیق مغزی بیشتر به افرادی که از بیماری پیشرفته پارکینسون مبتلا هستند و دارای پاسخ دارویی ناپایدار (لوودوپا) هستند ارائه می شود DBS. می تواند نوسانات دارویی را تثبیت کند، حرکات غیر ارادی (دیسکینزی) را کاهش دهد یا متوقف کند، لرزش و سفتی را کاهش دهد و کندی حرکت را بهبود بخشد.
DBS در کنترل پاسخهای نامنظم و نوسانی به لودوپا یا برای کنترل دیسکینزی ای که با تنظیم دارویی بهبود نمی یابد موثر است.
با این حال DBS برای مشکلاتی به جز لرزش که به درمان با لودوپا پاسخ نمی دهند مفید نیست. لرزش ممکن است توسط DBS کنترل شود حتی اگر خیلی به لودوپا پاسخگو نباشد.
اگرچه DBS ممکن است برای علائم پارکینسون فواید پایداری ایجاد کند، اما بیماری پارکینسون را از پیشرفت باز نمی دارد.
اگرمبتلا به بیماری پارکینسون هستید لازم است با پزشک خود همکاری نزدیکی کنید تا یک برنامه درمانی پیدا کنید که بیشترین تسکین را از علائم با کمترین عوارض جانبی به شما ارائه دهد. همچنین برخی از تغییرات سبک زندگی ممکن است به راحت تر شدن زندگی با بیماری پارکینسون کمک کند.
در حالی که اثبات نشده است که هیچ غذا یا ترکیبی از مواد غذایی به بیماری پارکینسون کمک می کند، برخی از غذاها ممکن است به کاهش برخی از علائم کمک کنند. به عنوان مثال، خوردن غذاهای پر فیبر و نوشیدن مقدار کافی مایعات می تواند به جلوگیری از یبوست که در بیماری پارکینسون شایع است کمک کند.
یک رژیم متعادل همچنین مواد مغذی مانند اسیدهای چرب امگا ۳ را فراهم می کند که ممکن است برای افراد مبتلا به پارکینسون مفید باشد.
ورزش ممکن است قدرت عضلات، انعطاف پذیری و تعادل شما را افزایش دهد. ورزش همچنین می تواند حال شما را بهبود بخشد و افسردگی یا اضطراب را کاهش دهد.
پزشک مغز و اعصاب شما ممکن است برای دستیابی به یک برنامه ورزشی که برای شما مفید باشد، به شما پیشنهاد کند که با یک متخصص طب فیزیک کار کنید. همچنین می توانید ورزش هایی از قبیل پیاده روی، شنا، باغبانی، رقص، ایروبیک آبی یا تمرینات کششی را امتحان کنید.
بیماری پارکینسون می تواند احساس تعادل شما را مختل کند و راه رفتن را برای فرد دشوار کند. ورزش می تواند تعادل شما را بهبود بخشد. این پیشنهادات نیز ممکن است به شما کمک کند:
در مراحل آخر بیماری ممکن است راحت تر بیافتید. در واقع شما ممکن است فقط با یک فشار یا تکان کوچک از تعادل خارج شوید. پیشنهادات زیر ممکن است کمک کند:
فعالیت های روزمره زندگی مانند لباس پوشیدن، غذا خوردن، استحمام و نوشتن برای مبتلایان به پارکینسون می تواند دشوار باشد. یک متخصص کاردرمانی می تواند تکنیکی را به شما نشان دهد که زندگی روزمره را آسان تر می کند.
درمان های حمایتی می توانند به کاهش برخی از علائم و عوارض بیماری پارکینسون مانند درد، خستگی و افسردگی کمک کنند. این روشها وقتی به همراه درمان اصلی انجام شوند کیفیت زندگی شما را بهبود می بخشند:
یک مطالعه نشان داده که تای چی ممکن است تعادل افراد مبتلا به بیماری پارکینسون خفیف تا متوسط را بیش از ورزش های کششی و مقاومتی بهبود بخشد.
زندگی با هر بیماری مزمنی می تواند دشوار باشد و طبیعی است که گاهی اوقات احساس عصبانیت، افسردگی یا دلسردی کنید. به ویژه بیماری پارکینسون می تواند بسیار ناامید کننده باشد، زیرا راه رفتن، صحبت کردن و حتی غذا خوردن دشوارتر و زمان بر می شود.
افسردگی در افراد مبتلا به پارکینسون رایج است. اما داروهای ضد افسردگی می توانند به شما در کاهش علائم افسردگی کمک کنند، بنابراین اگر احساس غم و اندوه یا ناامیدی مداوم دارید با پزشک مغز و اعصاب خود صحبت کنید.
اگرچه دوستان و خانواده می توانند بهترین همراهان شما باشند، افرادی که می دانند شما چه چیزی را تجربه می کنید می تواند کمک ویژه ای بکند. گروه های پشتیبانی برای همه نیستند. با این حال برای بسیاری از مبتلایان به پارکینسون و خانواده های آنها یک گروه پشتیبانی می تواند منبع خوبی برای اطلاعات عملی در مورد بیماری پارکینسون باشد.
همچنین ، گروه ها مکانی را برای شما فراهم می کنند تا افرادی را پیدا کنید که موقعیت های مشابه-ای دارند و می توانند از شما پشتیبانی کنند.
برای اطلاع از گروه های حمایتی در جامعه خود با پزشک خود، یک مددکار اجتماعی بیماری پارکینسون یا یک پرستار صحبت کنید یا با بنیاد پارکینسون یا انجمن بیماریهای پارکینسون آمریکا تماس بگیرید.
شما و خانواده تان ممکن است از صحبت کردن با یک متخصص بهداشت روان مانند روانشناس یا مددکار اجتماعی که برای کار با افرادی که بیماری مزمن دارند آموزش دیده اند بهره ببرید.
شما به احتمال زیاد ابتدا به پزشک مراقبت های اولیه خود مراجعه می کنید و بعد ممکن است به پزشک معالج در زمینه اختلالات سیستم عصبی (عصب شناس) ارجاع داده شوید.
از آنجا که اغلب موضوع های زیادی برای بحث وجود دارد این ایده خوبی است که برای وقت ملاقات خود آماده شوید. در اینجا برخی از اطلاعات به شما کمک می کند تا برای وقت ملاقات خود آماده شوید و از پزشک چه انتظاری داشته باشید.
آنچه شما می توانید انجام دهید
وقت شما با پزشک محدود است، بنابراین تهیه لیستی از سوالاتی که قبلا آماده کرده اید به شما کمک می کند تا بیشترین استفاده را از وقت خود ببرید. در مورد بیماری پارکینسون، برخی از سؤالات اساسی که باید از پزشک خود بپرسید عبارتند از:
در هنگام ملاقات پزشک خود علاوه بر سؤالاتی که برای پرسیدن تهیه کرده اید، از پرسیدن سؤال-های دیگر نیز دریغ نکنید.
پزشک شما احتمالاً تعدادی سؤال از شما خواهد پرسید. آماده بودن برای پاسخگویی به آنها باعث ذخیره وقت بیشتر برای نکاتی که می خواهید زمان بیشتری را برای آنها صرف کنید، می شود. ممکن است سوالات زیر از شما پرسیده شود:
با سلام و تشکر بابت اطلاعات خوب تان بیزحمت یک متخصص مغز و اعصاب نام دار در حوزه پارکینسون معرفی کنید پدر زنم امروز فهمیدیم پارکینسون داره و شهرستان هم هستیم ممنون میشم راهنمایی کنید.
سلام
وقت بخیر
از این صفحه می تونید کمک بگیرید.https://www.darmankade.com/neurologist/
خیلی عالی بود. ممنون
ایا در ایران هم انجمنی جهت کمک به بیماران پارکینسونی وجود داره
سلام
بله انجمن داره.https://rasm.io/company/14006080100/%D8%A7%D9%86%D8%AC%D9%85%D9%86%20%D8%AD%D9%85%D8%A7%DB%8C%D8%AA%20%D8%A7%D8%B2%20%D8%A8%DB%8C%D9%85%D8%A7%D8%B1%D8%A7%D9%86%20%D9%BE%D8%A7%D8%B1%DA%A9%DB%8C%D9%86%D8%B3%D9%88%D9%86/
با اگاهی که امروز در مورد مریضی پدرم بدست اوردم کلی حساب کارم رو جلو انداختید واقعا که دست تک تک دست اندکاران این سایت رو باید بوسید
سلام دوست عزیز. امیدواریم که پدرتون سلامت باشند. باعث افتخار ماست.
نشانی ایمیل شما منتشر نخواهد شد. بخشهای موردنیاز علامتگذاری شدهاند *
دیدگاه
نام *
ایمیل *
وب سایت
هیچ کسی لایق درد و رنج هیچ بیماریای نیست. مسیر طولانی و سخت دستیابی به سلامتی، نیازمند یار قابل اعتمادی است.
یاری مثل درمانکده که در جستجو و مشاوره آنلاین و حضوری پزشک و روانشناس، تست آنلاین هوشمند و آزمایش در محل کرونا، تلاشی کوچک برای کم کردن موانع راه سلامت، انجام میدهد.
در این مقاله جامع به بررسی تشخیص و درمان بیماری پارکینسون می پردازیم، در مقاله پیشین که لینک آن را در زیر مشاهده می کنید، علائم و علت بیماری پارکینسون را مورد بررسی قرار دادیم.
قبل از خواندن این مطلب با علائم پارکینسون و دلیل به وجود آمدن آن آشنا شوید.
هیچ آزمایش خاصی برای تشخیص بیماری پارکینسون وجود ندارد. پزشک که در قسمت سیستم عصبی (متخصص مغز و اعصاب) آموزش دیده است، بیماری پارکینسون را بر اساس سابقه پزشکی، بررسی علائم و نشانه ها و معاینه عصبی و جسمی تشخیص می دهد.
احتمالا پزشک برای تشخیص اسکن SPECT با نام توموگرافی کامپیوتری خاص با انتشار عکسی به نام اسکن انتقال دهنده دوپامین DAT را پیشنهاد کند.
اگرچه این اسکن می تواند به تردید در مورد بیماری پارکینسون کمک کند، اما در نهایت علائم و معاینه عصبی، تشخیص صحیح را تعیین می کنند. بیشتر افراد به اسکن DAT احتیاج ندارند.بیماری پارکینسون چگونه تشخیص داده میشود
احتمالا پزشک تست های آزمایشگاهی مانند آزمایش خون را انجام دهد تا شرایط دیگری که می تواند باعث ایجاد علائم شود را رد کند.
همچنین آزمایش های تصویربرداری، مانند MRI ، CT، سونوگرافی مغز و اسکن PET ، می توانند برای کمک به رد سایر اختلالات استفاده شوند.
آزمایشات تصویربرداری به ویژه برای تشخیص بیماری پارکینسون کارآمد نیستند.
علاوه بر معاینه، برای آزمایشات احتمال دارد پزشک دارویی برای بیماری پارکینسون به نام کاربیدوپا لوودوپا (Rytary ، Sinemet ومواردی دیگر) را تجویز کند.
برای نشان دادن مزیت دارو باید دوز کافی دریافت کنید، زیرا دوزهای پایین برای یک یا دو روز قابل اعتماد نیستند. بهبود قابل توجه با این دارو اغلب تشخیص بیماری پارکینسون را تأیید می کند.
گاهی اوقات برای تشخیص بیماری پارکینسون زمان لازم است.
پزشکان برای ارزیابی وضعیت و علائم در طول زمان و تشخیص بیماری پارکینسون، مرتباً قرار ملاقات های منظم را با متخصص مغز و اعصاب آموزش دیده در اختلالات حرکتی توصیه می کنند.
بیماری پارکینسون قابل درمان نیست، اما اغلب داروها می توانند بطور چشمگیری به کنترل علائم کمک کنند. در برخی موارد که بیماری پیشرفت کرده این امکان وجود دارد که عمل جراحی توصیه شود.
احتمال دارد پزشک تغییرات سبک زندگی، به خصوص انجام ورزش های هوازی را نیز توصیه کند.
در بعضی موارد، فیزیوتراپی پارکینسون که بر تعادل و کشش تمرکز دارد نیز کارآمد است. یک آسیب شناس زبان گفتاری به بهبود مشکلات گفتاری کمک می کند.
داروها در مدیریت مشکلات در راه رفتن، حرکت و لرزش کمک می کنند. این داروها دوپامین را افزایش داده یا جایگزین می کنند.
افراد مبتلا به پارکینسون غلظت دوپامین مغزی کمی دارند. با این حال، دوپامین به طور مستقیم تزریق نمی شود، زیرا نمی تواند وارد مغز شود.
بعد از شروع درمان بیماری پارکینسون می توان علائم را به میزان قابل توجهی بهبود بخشید. با این حال، با گذشت زمان، فواید داروها اغلب کاهش می یابد یا کمتر سازگار می شوند. هر چند هنوز هم می توانید علائم را به خوبی کنترل کنید.
داروهایی که احتمالا پزشک تجویز کند شامل موارد زیر است:
این مانع یا باعث کاهش عوارض جانبی مانند حالت تهوع می شود.
عوارض جانبی احتمالا شامل حالت تهوع یا سرگیجه (افت فشار خون بالا) باشد. بعد از گذشت سال ها، با پیشرفت بیماری، سود حاصل از لوودوپا با تمایل به افزایش و کاهش، کمتر می شود (“از بین رفتن”).
همچنین، امکان دارد بعد از مصرف دوزهای بالاتر لوودوپا، حرکات غیر ارادی (دیسکینزی) را تجربه کنید. پزشک می تواند دوز را کاهش دهد یا زمان دوزها را برای کنترل این اثرات تنظیم کند.
Duopa برای بیمارانی با پارکینسون پیشرفته تر است که هنوز هم به کربیدوپا لوودوپا پاسخ می دهند، اما در پاسخ آنها نوسانات زیادی دارند. از آنجا که Duopa به طور مداوم تزریق می شود، سطح خون این دو دارو ثابت است.
قرار دادن لوله نیاز به یک عمل جراحی کوچک دارد. خطرات مرتبط با وجود لوله شامل درآمدن لوله یا عفونت در محل تزریق است.
با این حال، آن ها دوام بیشتری دارند و می توانند با لوودوپا برای صاف کردن تأثیر گاه و بیگاه لودوپا مورد استفاده قرار گیرند.
آگونیست های دوپامین شامل پرامیپکسول (Mirapex)، روپینیرول (Requip) و روتیگوتین (Neupro) می باشند. آپومورفین (Apokyn) ،آگونیست دوپامین تزریقی کوتاه مدت است که برای تسکین سریع مورد استفاده قرار می گیرد.
برخی از عوارض آگونیست های دوپامین مشابه عوارض جانبی کاربیدوپا لوودوپا است. اما آن ها همچنین می توانند شامل توهم، خواب آلودگی و رفتارهای اجباری مانند بیش فعالی، شرط بندی و غذا خوردن باشند.
اگر این داروها را مصرف می کنید و به شکلی رفتار می کنید که برای شما معمول نیست، با پزشک خود مشورت کنید.
آن ها با مهار آنزیم مغز مونوآمین اکسیداز B (MAO B) به جلوگیری از خرابی دوپامین مغز کمک می کنند. این آنزیم باعث متابولیزه شدن دوپامین مغز می شود.
عوارض جانبی آن شامل حالت تهوع یا بی خوابی می باشد. این داروها با اضافه شدن کاربیدوپا لوودوپا، خطر ابتلا به توهم را افزایش می دهند.
این داروها به دلیل واکنش های جدی اما نادر اغلب در ترکیب با اکثر داروهای ضد افسردگی یا مواد مخدر خاص استفاده نمی شوند.
قبل از مصرف داروهای اضافی با داروی مهار کننده MAO B با پزشک خود مشورت کنید.
عوارض جانبی، از جمله افزایش خطر حرکات غیر ارادی (دیسکینزی)، عمدتاً از اثر افزایش لودوپا ناشی می شود.
عوارض جانبی دیگر شامل اسهال یا سایر عوارض جانبی لوودوپا است. تولکاپون (Tasmar) یکی دیگر از مهارکننده های COMT است که به دلیل خطر آسیب جدی کبدی و نارسایی کبدی، بندرت تجویز می شود.
با این حال، مزایای متوسط آن ها اغلب با عوارض جانبی مانند اختلال در حافظه، سردرگمی، توهم، یبوست، خشکی دهان و ادرار اختلال جبران می شود.
همچنین احتمال دارد در مراحل بعدی بیماری پارکینسون با کاربیدوپا لوودوپا درمانی انجام شود تا حرکات غیر ارادی (دیسکینزی) ناشی از کاربیدوپا لوودوپا کنترل شود. عوارض جانبی می تواند شامل ایجاد لکه های بنفش پوست، تورم مچ پا یا توهم باشد.
تحریک عمیق مغز: در تحریک عمیق مغز (DBS)، جراحان الکترود را در قسمت خاصی از مغز قرار می دهند.
الکترودها به ژنراتوری که در قفسه سینه، در نزدیک کلواربون است متصل می شوند که پالس های الکتریکی را به مغز می فرستند و احتمال دارد علائم بیماری پارکینسون را کاهش دهد.
پزشک می تواند در صورت لزوم سیستم را برای درمان شرایط بیمار تنظیم کند. جراحی شامل خطراتی از جمله عفونت، سکته مغزی یا خونریزی مغزی است.
برخی از افراد با سیستم DBS دچار مشکلاتی می شوند یا به دلیل تحریک عوارضی دارند و امکان دارد پزشک به تنظیم یا جایگزینی برخی از قسمت های سیستم نیاز داشته باشد.بیماری پارکینسون چگونه تشخیص داده میشود
تحریک عمیق مغزی بیشتر به افرادی که از بیماری پیشرفته پارکینسون برخوردار هستند و دارای داروهای ناپایدار (لوودوپا) هستند، ارائه می شود. DBS می تواند نوسانات دارویی را تثبیت کند، حرکات غیر ارادی (دیسکینزی) را کاهش یا متوقف کند، لرزش را کم کرده، سفتی را کاهش داده و کندی حرکت را بهبود بخشد.
دی بی اس در کنترل پاسخ های نامنظم و نوسانی به لودوپا یا برای کنترل دیسکینزی موثر است که با تنظیم دارو بهبود نمی یابد.با این حال، DBS برای مشکلاتی که به درمان لودوپا جدا از لرزش پاسخ نمی دهند مفید نیست. شاید لرزش توسط دی بی اس کنترل شود حتی اگر لرزش خیلی به لودوپا پاسخگو نباشد.
اگرچه احتمال دارد روش دی بی اس برای علائم پارکینسون فواید ماندگاری به همراه داشته باشد، اما بیماری پارکینسون را از پیشرفت باز نمی دارد.
اگر بیماری پارکینسون را در شما تشخیص داده اند، باید برای یافتن یک برنامه درمانی با پزشک خود همکاری نزدیک داشته باشید که بیشترین تسکین را از علائم با کمترین عوارض جانبی ارائه می دهد.
همچنین برخی از تغییرات سبک زندگی می تواند به زندگی راحت تر و پیشرفت در درمان بیماری پارکینسون کمک کند.
در حالی که اثبات نشده است که هیچ غذایی یا ترکیبی از مواد غذایی به درمان بیماری پارکینسون کمک می کند، اما برخی از غذاها به سهولت برخی از علائم کمک می کنند.
به عنوان مثال، خوردن غذاهای پر فیبر و نوشیدن مقدار کافی مایعات می تواند به جلوگیری از یبوست که در بیماری پارکینسون شایع است کمک کند.
همچنین یک رژیم متعادل مواد مغذی مانند اسیدهای چرب امگا 3 را فراهم می کند که امکان دارد برای افراد مبتلا به پارکینسون مفید باشد.
ورزش، قدرت، انعطاف پذیری و تعادل عضلات را افزایش می دهد، همچنین می تواند بهزیستی را بهبود بخشد و افسردگی یا اضطراب را کاهش دهد.
احتمالا پزشک برای یادگیری یک برنامه ورزشی که مفید باشد، به بیمار پیشنهاد کند که با یک فیزیوتراپیست کار کند، همچنین تمریناتی از قبیل پیاده روی، شنا، باغبانی، رقص، ایروبیک داخل آب یا کشش را توصیه کند.
کلینیک فیزیوتراپی یادمان
بیماری پارکینسون می تواند احساس تعادل را مختل کند و راه رفتن عادی را دشوارکند. ورزش می تواند تعادل را بهبود بخشد.
همچنین این پیشنهادات می تواند کمک کننده باشد:
در مراحل بعدی بیماری به احتمال زیاد افتادن در اثر بیماری پارکینسون را تجربه کند. در واقع، فقط با فشار یا مانع کوچک از تعادل خارج شوید.
پیشنهادات زیر برای جلوگیری از افتادن در بیماران پارکینسون می توانند کمک کننده باشد:
فعالیت های روزمره زندگی مانند لباس پوشیدن، غذا خوردن، استحمام و نوشتن برای مبتلایان به پارکینسون می تواند دشوار باشد.
یک متخصص کاردرمانی می تواند تکنیکی را نشان دهد که زندگی روزمره را آسان تر می کند.
درمان های حمایتی بیماری پارکینسون می توانند به کاهش برخی از علائم و عوارض بیماری مانند درد، خستگی و افسردگی کمک کنند.
این روش ها وقتی بهمراه درمان انجام می شوند، کیفیت زندگی را بهبود می بخشند:
چندین شکل از تای چی برای افراد در هر سن و شرایط جسمی وجود دارد.
یک مطالعه نشان داد که تای چی تعادل افراد مبتلا به بیماری پارکینسون خفیف تا متوسط را بیش از تمرینات کششی و مقاومت در برابر آن بهبود می بخشد.
زندگی با هر بیماری مزمنی می تواند دشوار باشد و طبیعی است که گاهی اوقات احساس عصبانیت، افسردگی یا دلسردی کنید.
به ویژه بیماری پارکینسون می تواند بسیار ناامید کننده باشد، زیرا راه رفتن، صحبت کردن و حتی غذا خوردن دشوارتر و زمان بر است.
افسردگی در افراد مبتلا به پارکینسون رایج است.
اما داروهای ضد افسردگی می توانند به کاهش علائم افسردگی کمک کنند، بنابراین اگر احساس غم و اندوه یا ناامیدی دارید با پزشک خود صحبت کنید.
اگرچه دوستان و خانواده می توانند بهترین همراهان شما باشند، افرادی که می دانند چه بر شما می گذرد می تواند کمک کند.
گروه های پشتیبانی برای همه نیستند. با این حال، برای بسیاری از مبتلایان به پارکینسون و خانواده های آن ها، یک گروه پشتیبانی می تواند منبع خوبی برای اطلاعات عملی در مورد بیماری پارکینسون باشد.
همچنین، گروه ها مکانی را برای بیمار فراهم می کنند تا افرادی را پیدا کند که در موقعیت های مشابه هستند و می توانند از وی حمایت کنند.
برای اطلاع از گروه های حمایتی در جامعه خود، با پزشک، یک مددکار اجتماعی بیماری پارکینسون یا یک پرستار بهداشت عمومی محلی صحبت کنید و یا با بنیاد پارکینسون یا انجمن بیماری های پارکینسون آمریکا تماس بگیرید.
احتمال دارد بیمار و خانواده از صحبت کردن با یک متخصص بهداشت روان مانند روانشناس یا مددکار اجتماعی که برای کار با افرادی که شرایط مزمن دارند آموزش دیده بهره ببرند.
شما به احتمال زیاد ابتدا به پزشک مراقبت های اولیه خود مراجعه می کنید. با این وجود، شاید به پزشک معالج در زمینه اختلالات سیستم عصبی (عصب شناس) ارجاع شوید.
از آنجا که اغلب بحث های زیادی وجود دارد، که آمادگی برای قرار ملاقات می تواند تاثیر مثبت داشته باشد، در اینجا برخی از اطلاعات به شما کمک می کند تا برای قرار ملاقات خود آماده شوید و از پزشک انتظاراتی داشته باشید.
کلینیک یادمان با بهره گیری از پزشکان متخصص و فوق تخصص مغز و اعصاب در کنار متخصصین فیزیوتراپی و کاردرمانی به بهبود و روند درمان شما در بیماری پارکینسون کمک خواهند کرد.
برای مشاوره و دریافت نوبت با کلینیک درمانی و بهبود پارکینسون یادمان تماس بگیرید. شماره تماس های در انتهای مقاله
وقت ملاقات با پزشک محدود است، بنابراین تهیه لیستی از سوالات قبل از زمان ملاقات به شما کمک می کند تا بیشترین استفاده را از زمانتان ببرید.
در مورد بیماری پارکینسون، برخی از سؤالات اساسی که باید از پزشک بپرسید عبارتند از:
علاوه بر سؤالاتی که برای پرسش از پزشک تهیه کرده اید، از پرسیدن سؤالاتی که در طول قرار ملاقات برایتان پیش می آید دریغ نکنید.
احتمالاً پزشک تعدادی سؤال از شما خواهد پرسید. آماده بودن برای پاسخگویی به آن ها می تواند به صرف وقت برای مواردی که می خواهید بیشتر در مورد آن ها حرف بزنید کمک کند. امکان دارد پزشک بپرسد:
بیشتر بخوانید: اختلال بلع در بیماران پارکینسون در اثر ضعف عضلات زبان و چانه
شماره تماس های کلینیک یادمان برای دریافت نوبت : 02188088541 – 02188074196
آدرس کلینیک یادمان بر روی نقشه گوگل و سایر اطلاعات تماس
کلینیک تخصصی درمان اختلال بلع
ذخیره نام، ایمیل و وبسایت من در مرورگر برای زمانی که دوباره دیدگاهی مینویسم.
کلینیک یادمان در سال ۱۳۹۰ در مرکز پزشکی چند تخصصی یادمان واقع در شهرک غرب افتتاح شد. هدف ما ارائه خدمات کاملا علمی و تخصصی است، لذا با دعوت از پزشکان متخصص و فوق تخصص در بخش ارتوپدی، مغز و اعصاب، جراحی مغز و اعصاب ، اختلال بلع ، کاردرمانی و گفتار درمانی و همچنین ارولوژی ، تیم درمان ، درمان فیزیکی و توانبخشی را تکمیل نمودیم.
بیماری پارکینسون در ایران حدود ۲ درصد از افراد مسن را درگیر میکند. با ما باشید تا دربارهی این بیماری اطلاعات مفیدی بهدست آورید.
دانش ما دربارهی بیماری پارکینسون (Parkinson’s Disease) در طول زمان تکامل یافته و به پیشرفت در روش درمان این بیماری و امیدواری به آینده منجر شده است. احتمالا متخصصان پزشکی هزاران سال درحالمداوای مشکلی بودهاند که امروزه آن را بهعنوان بیماری پارکینسون مینامیم. در آیورودا، طب باستانی هند، دربارهی علائم و درمانهای بیماری پارکینسون بحث شده است. آیورودا علمی است که قدمتش به پنجهزار سال قبلازمیلاد بازمیگردد. به وضعیتی شبیه پارکینسون در نخستین کتاب پزشکی چینی در بیش از ۲۵۰۰ سال پیش اشاره شده است.
جیمز پارکینسون بیماری پارکینسون را بهطور رسمی در سال ۱۸۱۷ در مقالهای با عنوان رسالهای در زمینهی فلج لرزشی معرفی کرد. جیمز پارکینسون پزشکی ساکن لندن بود که علائم کلاسیک پارکینسون را در سه نفر از بیماران خود و نیز سه فرد رهگذر در خیابان مشاهده کرده بود. مقالهی او شرح روشنی از برخی از علائم اصلی این بیماری بود: لرزش و سختی و استوارنبودن قامت. تئوری او این بود که این بیماری بهعلت وجود مشکلی در ناحیهی مدولای مغز اتفاق میافتد. پارکینسون امیدوار بود جامعهی پزشکی به مقالهی او توجه کنند؛ ولی این اتفاق تا سال ۱۸۶۱ نیفتاد. در آن زمان بود که ژانمارتین شارکو، عصبشناس فرانسوی و همکارانش این بیماری را متمایز از دیگر مشکلات عصبی درنظر گرفتند و نام بیماری پارکینسون را بر آن نهادند.بیماری پارکینسون چگونه تشخیص داده میشود
پارکینسون نوعی بیماری است که بیشتر افراد سالخورده را درگیر میکند؛ اما در جوانترها نیز ممکن است بُروز کند. علائم این بیماری حاصل تخریب تدریجی سلولهای عصبی در بخشهایی از مغز میانی است که کنترلکنندهی حرکات بدن است. علائم اولیه چندان چندان مهم بهنظر نمیرسند: احساس ضعف یا سفتی در یکی از اندامها (مثل پا) یا احساس لرزشی خفیف در یکی از دستها در هنگام استراحت. سرانجام، این لرزشها بیشتر و گستردهتر و عضلات سفت میشوند؛ درنتیجه حرکات آهسته و توازن و هماهنگی بین اندامها تضعیف میشود. با پیشرفت بیماری، افسردگی و مشکلات شناختی و دیگر مشکلات روانی و عاطفی نیز ممکن است بُروز کنند. بیماری پارکینسون معمولا در ۵۰ تا ۶۵سالگی آغاز میشود و درحدود ۱درصد جمعیت مسن جامعه را درگیر میکند. شیوع این بیماری در مردان اندکی بیشتر از زنان است و داروهایی برای درمان علائم و کاهش ناتوانی حاصل از بیماری وجود دارد.
حرکات بدن را قسمتی از مغز تنظیم میکند که عقدههای قاعدهای (Basal Ganglia) نامیده میشوند. سلولهای این بخش به وجود تعادل مناسبی از دو ماده نیاز دارند که هر دو در انتقال ایمپالسهای عصبی نقش دارند: یکی دوپامین و دیگری استیلکولین. در بیماری پارکینسون، سلولهای تولیدشدهی دوپامین تخریب میشوند و تعادل بین این دو ناقل عصبی بههم میریزد.
درمورد تأثیر ژنتیک روی ابتلا به پارکینسون، پژوهشگران بر این باورند گاهی عوامل ژنتیکی در بُروز این مشکل سلولی نقش دارند. در سال ۱۹۹۷، پژوهشگران مؤسسهی ملی سلامت آمریکا متوجه وجود جهشهایی در ژن SNCA در خانوادههایی شدند که شیوع پارکینسون در آنها فراوان بود. در سال ۲۰۰۴، پژوهشگران جهشی را در ژن LRRK2 پیدا کردند که موجب بُروز پارکینسون در چندین خانواده در آمریکا و اروپا شده بود. از آن زمان، ژنهای دیگری نیز کشف شدهاند که با پارکینسون مرتبط هستند. بااینحال ظاهرا ژنتیک، تنها علت حدود ۱۰درصد از بیماری پارکینسون محسوب میشود و علت بیشتر این بیماری کشف نشده است. پژوهشگران معتقدند آغاز این بیماری، حاصل اثر ترکیبی عوامل ژنتیکی و محیطی است. در نمونههای نادر، پارکینسون ممکن است حاصل عفونت ویروسی یا قرارگرفتن درمعرض موادسمی محیطی مانند آفتکشها و مونواکسیدکربن یا فلز منگنز باشد.
بیماری پارکینسون شکلی از پارکینسونیسم است. پارکینسونیسم اصطلاح کلیتری است که برای اشاره به مجموعهای از علائم استفاده میشود که معمولا با بیماری پارکینسون مرتبط هستند؛ ولی گاهی اوقات حاصل دیگر عوامل هستند. تشخیص تفاوت بین این موارد مهم است؛ زیرا برخی از این عوامل ممکن است درمانپذیر باشند. این درحالی است که برخی دیگر به درمانها یا داروها پاسخی نمیدهند.
دیگر علتهای پارکینسونیسم عبارتاند از:
پارکینسونیسم همچنین ممکن است در افرادی دیده شود که به مشکلات عصبی دیگری نظیر آلزایمر، بیماری لوییبادی، بیماری کروتزفلد یاکوب، بیماری ویلسون و بیماری ھﺎﻧﺗﯾﻧﮕﺗون مبتلا هستند.
بیماری پارکینسون اختلالی حرکتی است که بهآرامی پیشرفت میکند. برخی از افراد ابتدا به احساس ضعف و دشواری در راهرفتن و سفتشدن عضلات دچار میشوند. دیگران ممکن است متوجه لرزشهایی در سر یا دستهای خود شوند. افزونبراین، پارکینسون بیماری پیشروندهای است که تمام علائم آن بهتدریج بدتر میشوند.
علائم و نشانه های کلی بیماری پارکینسون عبارتاند از:
بیماری پارکینسون معمولا بهطور ناگهانی ظاهر نمیشود. علائم اولیه ممکن است خفیف باشند. فرد ممکن است احساس بیقراری یا خستگی کند؛ در دستها یا دیگر قسمتهای بدن احساس لرزش خفیفی کند یا ایستادن برای او دشوار شود؛ تکلم حالت آرام و مبهم پیدا کند یا دستخط او درمقایسهبا قبل متفاوت شود و کلمات را ریزتر بنویسد. او ممکن است کلمه یا موضوعی را فراموش و احساس افسردگی و اضطراب کند. معمولا دوستان و اعضای خانواده زود متوجه این وضعیت میشوند. مشاهدهی لرزشها و حرکات سفت و نبود تظاهرهای چهره برای نزدیکان آسانتر است. با پیشرفت علائم، فرد ممکن است در هر فعالیتی دچار مشکل شود؛ اما بیشترِ افراد مبتلا به پارکینسون میتوانند اغلب با استفاده از داروها وضعیت خود را مدیریت کنند.
۱. سفتشدن عضلات: بیشتر افراد مبتلا به پارکینسون در برخی از اندامهای خود دچار سفتی میشوند که دشوارشدن حرکتدادن قسمتهایی از بدن آنها را موجب میشود. علت آن است که عضلات نمیتوانند به حالت ریلکس درآیند. همچنین، این امر میتواند موجب بُروز درد شود؛
۲. لرزش: این لرزههای بدون کنترل معمولا در دستها و بازوها آغاز میشود؛ هرچند ممکن است در فک و پاها نیز مشاهده شود. فرد بیمار بهویژه در هنگام استراحت یا احساس استرس، انگشتهای شست و سبابه خود را بههم میمالد. در آغاز لرزشها، تنها در یک طرف بدن مشاهده میشوند. با گذشت زمان، این لرزشها ممکن است به بخشهای دیگر بدن نیز سرایت کند؛ هرچند همهی افراد دچار لرزه نمیشوند؛
۳. کُندشدن حرکات: کارهایی نظیر راهرفتن و بلندشدن از رختخواب و حتی صحبتکردن دشوارتر و کندتر میشوند. پزشکان این وضعیت را برادیکینزیا مینامند. علت این امر آن است که ارسال پیام بهوسیلهی مغز به قسمتهای مختلف بدن تضعیف میشود. برادیکینزیا ایجاد چهرهای بیحالت شبیه ماسک در فرد را باعث میشود و فرد نمیتواند حالات چهرهاش را نشان دهد؛
۴. تغییرات در راهرفتن: یکی از علائم اولیه این است که در هنگام راهرفتن، حرکت آزادانهی بازوها متوقف و قدمها کوتاهتر و راهرفتن دچار نوسان میشود. فرد بیمار هنگام عبور از گوشهها دچار مشکل میشود و ممکن است احساس کند که پاهایش به زمین چسبیدهاند.
پارکینسون بیماری پیشروندهای است و علائم آن با گذشت زمان بدتر میشوند. این بیماری میتواند علاوهبر حرکات فرد، روی بینایی و خواب و سلامت روانی او هم تأثیرگذار باشد. فرد مبتلا به پارکینسون ممکن است در مراحل مختلف بیماری علائم مختلفی نشان دهد که مشابه علائم موجود در دیگر افراد مبتلا به پارکینسون نباشد. این علائم عبارتاند ار:
مشاهدهی این علائم همیشه بهمعنای ابتلا به پارکینسون نیست. علت این علائم ممکن است چیز دیگری باشد. اگر تغییراتی در خود مشاهده میکنید، لازم است به پزشک مراجعه کنید.
اگر فردی مبتلا به بیماری پارکینسون باشد، باید دربارهی نحوهی پیشرفت بیماری خود آگاه باشد. او باید بداند به چه علائمی ممکن است مبتلا باشد و اینکه چه زمانی آن علائم آغاز میشوند و چگونه روی زندگی او تأثیر میگذارند. بااینحال، بیماری پارکینسون در خط مستقیمی حرکت نمیکند و مشخصکردن اینکه دقیقا به چه شکلی پیشرفت میکند، آسان نیست.
پارکینسون با دو دستهی اصلی علائم همراه است: ۱. علائمی که روی تواناییهای حرکتی فرد تأثیر میگذارند و به بُروز مشکلات حرکتی نظیر لرزش و سفت شدن عضلات منجر میشوند؛ ۲. علائم غیرحرکتی نظیر درد و ازدستدادن حس بویایی و زوال عقل هستند. فرد مبتلا ممکن است به تمام این علائم دچار نشود و نمیتوان پیشبینی کرد این علائم چقدر شدید خواهند بود یا اینکه سرعت وخامت آنها چگونه است. فردی ممکن است دچار لرزش کمی باشد؛ ولی زوال عقل شدیدی را تجربه کند. فردی دیگر ممکن است به لرزش دچار باشد؛ ولی مشکلی در تفکر و حافظه نداشته باشد. فردی نیز ممکن است به انواع علائم شدید مبتلا باشد. علاوهبراین، داروهایی که برای درمان پارکینسون استفاده میشوند، روی برخی افراد بهتر از دیگران نتیجه میدهند و این موضوع نیز مشکلی دیگر به این بیماری سخت پیشبینیپذیر میافزاید.
پارکینسون از الگوی گستردهای پیروی میکند. سرعت پیشرفت بیماری در افراد مختلف متفاوت است. علائم معمولا با گذشت زمان بدتر و علائم جدیدی در میانهی راه ظاهر میشوند. پارکینسون همیشه روی طول عمر فرد بیمار تأثیر نمیگذارد؛ اما میتواند موجب تغییر درخورتوجهی در کیفیت زندگی شود. بعد از حدود دَه سال، بیشتر افراد مبتلا حداقل با یک مشکل اصلی مانند زوال عقل یا ناتوانی جسمی درگیر خواهند بود.
ممکن است بتوان این وضعیت را به مراحل خفیف و متوسط و پیشرفته تقسیم کرد؛ اما هر مرحله میتواند مناطق خاکستری وسیعی داشته باشد. یک لرزش در بازوی سمت راست ممکن است خفیف بهنظر برسد، اما اگر فردی راستدست بوده و این وضعیت جدی باشد، میتواند روی کیفیت زندگی او تأثیرگذار باشد.
مرحلهی خفیف: علائم ممکن است آزاردهنده باشند؛ ولی معمولا مانع انجام اکثر فعالیتهای فرد نمیشوند. داروها هم در کنترل این علائم مفید هستند. بیمار ممکن است دچار وضعیتهای زیر شود:
تغییر دست خط و ریز و نامنظمشدن آن از علائم پارکینسون است
مرحلهی متوسط: اغلب در سه تا هفت سال، تغییرات بیشتری در بیمار مشاهده خواهد شد. در اوایل، بیمار ممکن است در انجام کاری نظیر بستن دگمهی پیراهنش دچار مشکل بوده باشد. در این مرحله، او اصلا نمیتواند این کار را انجام دهد. همچنین، بیمار ممکن است متوجه شود در فواصل مصرف داروها تأثیر آنها ازبین میرود. مشکلات زیر ممکن است در بیمار ظاهر شود:
مرحلهی پیشرفته: برخی از افراد هیچگاه به این مرحله نمیرسند. این حالت زمانی است که داروها دیگر اثری ندارند و ناتوانیهای جدی پیش میآید. در این وضعیت، بیمار ممکن است دچار مشکلات زیر شود:
تقریبا هر فرد مبتلا به پارکینسون دچار حداقل یکی از این نشانهها میشود. در حالت شدید، این احتمال وجود دارد که علائم زیر موجب ناتوانی فرد شوند. این علائم ممکن است در هر زمانی بُروز کنند؛ اما از روندی کلی تبعیت میکنند. فرد بیمار ممکن است این مشکلات را سالها پیشتر از بُروز هر علامت حرکتی کلاسیک مانند لرزش داشته باشد:
البته، این علائم ممکن است علائم بیماریهای دیگر هم باشند و حتی اگر فردی به این علائم دچار باشد، به این مفهوم نیست که دچار پارکینسون شده است. دانشمندان هنوز درحالمطالعه برای درک این ارتباط هستند. فرد همچنین ممکن است دچار مشکلاتی در تفکر و برنامهریزی مانند فراموشکاری یا کاهش مدت زمان توجه و دشواری در سازماندهی شود. خارجشدن بزاق از دهان و نیاز ضروریتر به دفع ادرار نیز از دیگر مشکلات رایج در این بیماری هستند.
زوال عقل و روانپریشی دو مشکل روانی جدی هستند که معمولا بُروز آنها به زمان نیاز دارد. روانپریشی وضعیتی جدی است که در آن فرد چیزهایی میبیند یا میشنود که در آنجا نیست و به چیزهایی اعتقاد دارد که در دنیای واقعی وجود ندارند. زوال عقل بهمعنای این است که فرد دیگر نمیتواند فکر کند و بهخاطر بیاورد و پاسخ دهد. با افزایش سن فرد مبتلا به پارکینسون، احتمال درگیری او با این بیماریها بیشتر میشود.
ممکن است فردی متوجه شود انجام کارهای روزمرهاش دیگر مثلا قبل آسان نیست؛ مثلا با بستن دگمههای پیراهن یا مسواکزدن دندانهایش مشکل پیدا کرده یا اینکه دیگر بوها را خوب نمیفهمد. این تغییرات بخشی از تغییرات مرتبط با پیر شدن هستند یا علامتی از علائم بیماری پارکینسون؟ پاسخ همیشه آشکار نیست؛ زیرا آزمایش خاصی برای بیماری پارکینسون وجود ندارد. پزشکان معمولا براساس علائم بیمار و معاینه این بیماری را تشخیص میدهند. اگر فردی حداقل دو علامت از علائم اصلی زیر را داشته باشد، پزشک بهدنبال این خواهد بود که ببیند این علائم ناشی از پارکینسون هستند یا خیر:
علائم معمولا در یک سمت بدن ظاهر میشوند و درنهایت، بهسمت دیگر نیز سرایت میکنند. علائم پارکینسون بسیار شبیه بیماریهای دیگری است که روی سیستم عصبی تأثیر میگذارند؛ بنابراین مخصوصا اگر علائم فرد خفیف باشد، تشخیص علت اصلی بیماری زمانبر خواهد بود.بیماری پارکینسون چگونه تشخیص داده میشود
پزشک متخصص به حرکت بازوها و پاهای بیمار دقت خواهد کرد و قدرت و تعادل عضلات او را بررسی میکند. همچنین، ممکن است از بیمار بخواهد بدون کمکگرفتن از بازوها سعی کند از صندلی برخیزد. پزشک سؤالاتی نظیر سؤالات زیر نیز از بیمار میپرسد:
پارکینسون میتواند در افراد مختلف به شکلهای متفاوتی بُروز کند. بسیاری از افراد ممکن است برخی نشانهها را داشته باشند؛ ولی برخی دیگر خیر.
در ابتدا، پزشک برای اینکه بتواند علتهای دیگر را کنار بگذارد، از بیمار آزمایش خون میگیرد یا او را اسکن مغزی میکند. در مغز افراد مبتلا به پارکینسون، مقدار کافی از دوپامین تولید نمیشود. دوپامین مادهای شیمیایی است که به حرکت فرد بیمار کمک میکند. اگر در آزمایشهای اولیه دلیل دیگری برای علائم فرد مشاهده نشد، پزشک ممکن است دارویی بهنام کاربیدوپا-لوودوپا (Carbidopa-Levodopa) برای بیمار تجویز کند. این دارو موجب تولید دوپامین در مغز میشود. اگر علائم فرد پس از مصرف این دارو بهتر شد، میتواند از آن بهبعد از آن دارو استفاده کند و احتمالا دچار بیماری پارکینسون شده است.
اگر این دارو روی بیمار نتیجه نداد و توضیح دیگری برای وضعیت بیمار وجود نداشت، آزمایش تصویربرداری بهنام DaTscan انجام خواهد شد. در این روش، از دارویی رادیواکتیو و اسکنری خاص بهنام اسکنر SPECT استفاده میشود تا مقدار دوپامین موجود در مغز فرد بیمار مشاهده شود. تشخیص این بیماری در فرد ممکن است زمان زیادی بگیرد. لازم است فرد بهطور مرتب به پزشک مراجعه کند تا علائم او تحتنظر گرفته شود.
پژوهشگران در سال ۲۰۱۷ روشی برای تشخیص زودهنگام بیماری پارکینسون پیشنهاد کردند. این روش از سیستمی رایانهای تشکیل شده که نرمافزار تخصصی و تبلت (برای تشخیص سرعت نوشتن) و مداد (برای اندازهگیری فشار واردهی بیمار) را شامل میشود.
۱. عوارض جانبی داروها: برخی از داروهای خاص که برای درمان مشکلات روانی نظیر روانپریشی یا افسردگی مصرف میشوند، ممکن است موجب بُروز علائمی نظیر علائم بیماری پارکینسون شوند. داروهای ضدتهوع نیز ممکن است بُروز چنین علائمی را باعث شوند؛ اما معمولا در یک زمان هر دو طرف بدن را درگیر میکنند. این علائم معمولا طی چند هفته پس از قطع مصرف دارو ازبین میروند؛
۲. لرزش اساسی: این بیماری اختلال حرکتی رایجی است که موجب بُروز لرزشی میشود که اغلب در دستها یا بازوها بهچشم میخورد. این وضعیت هنگام استفاده از این اندامها مثلا در هنگام نوشتن بیشتر دیده میشوند. لرزشهای مرتبط با بیماری پارکینسون معمولا زمانی رخ میدهند که فرد درحالحرکت نیست؛
۳. فلج فوقهستهای پیشرونده: افرادی که مبتلا به این بیماری نادر هستند، ممکن است دچار مشکلاتی در زمینهی تعادل شوند که موجب افتادن مکرر آنها شود. آنها دچار لرزش نمیشوند؛ ولی به تاری دید و مشکلاتی در حرکت چشمها دچار هستند. این علائم درمقایسهبا علائم پارکینسون سریعتر پیشروی میکنند؛
۴. هیدروسفالی با فشار طبیعی: این وضعیت زمانی اتفاق میافتد که مایعی در مغز جمع و موجب ایجاد فشار در مغز شود. افراد مبتلا به این بیماری معمولا مشکلاتی در راهرفتن دارند و کنترل مثانه خود را از دست میدهند و دچار زوال عقل میشوند.
درحدود ۲۵درصد از افرادی که گفته میشود به پارکینسون دچارند، درواقع مبتلا به پارکینسون نیستند. برای تأیید این بیماری لازم است به پزشک متخصص مراجعه شود.
برای فرد مبتلا به پارکینسون گزینههای درمانی مختلفی موجود است. البته، درمان کاملی وجود ندارد؛ ولی داروها و گاهی جراحی میتواند مؤثر باشد. برخی داروها میتوانند برای سالها علائم بیماری را مهار کنند. برخی از داروهای مصرفی برای درمان بیماری پارکینسون عبارتاند از:
۱. لوودوپا (Levodopa): این دارو که به آن ال-دوپا هم گفته میشود، دارویی است که در بیشتر مواقع برای درمان علائم پارکینسون تجویز میشود. وقتی فردی به پارکینسون مبتلا شده باشد، مغز او بهتدریج تولید دوپامین را متوقف میکند. این دارو میتواند موجب بهبود علائم شود؛ زیرا سبب میشود بدن میزان دوپامین بیشتری تولید کند. برای کنترل علائم حالت تهوع و دیگر عوارض جانبی ناشی از مصرف لوودوپا، معمولا دارویی دیگر بهنام کاربیدوپا (carbidopa) نیز تجویز میشود. به داروی ترکیبی ساختهشده از این دو دارو، سینمت (Sinemet) گفته میشود.
بهندرت برخی افراد نمیتوانند کاربیدوپا را تحمل کنند و لازم است از لوودوپا بهتنهایی استفاده کنند. در چنین وضعیتی، بیمار باید دقت کند این دارو را همزمان با غذاها یا ویتامینهایی مصرف نکند که حاوی ویتامین B6 هستند؛ چراکه این ویتامین روی عملکرد دارو در بدن تأثیر میگذارد. اکثر پزشکان تلاش میکنند مصرف لوودوپا را در بیماران تا حد ممکن بهتعویق بیندازند؛ زیرا این دارو پس از مدتی دیگر روی بیمار اثری نخواهد داشت. گاهی اوقات پس از اینکه بیمار برای سالها از این دارو مصرف کرد، اثرات دارو ازبین میرود و فرد ممکن است دچار مشکلات حرکتی بهنام نوسانات حرکتی (Motor Fluctuations) شود. این مشکلات ممکن است بهتدریج یا ناگهانی پیش بیایند.
۲. سافینامید (Safinamide): داروی دیگری است که برای افراد مصرفکنندهی لوودوپا و کاربیدوپا تجویز میشود که در آنها آثاری از علائمی بُروز کرده که قبلا در کنترل بوده است. مطالعات نشان میدهند اضافهکردن این دارو موجب میشود مدت زمان کاهش علائم یا ازبینرفتن علائم در بیماران طولانیتر شود. شایعترین عوارض جانبی این دارو حالت تهوع و افتادن و حرکات غیرکنترلشده و غیرارادی است.
۳. آگونیستهای دوپامین: این گروه داروهایی هستند که عمل دوپامین در مغز را تقلید میکنند. برخی نمونهها در این زمینه عبارتاند از: پرامیپکسول و روتیگوتین و روپینیرول. فرد بیمار برای درمان علائم بیماری پارکینسون میتواند این داروها را بهتنهایی و بههمراه ال-دوپا مصرف کند.
۴. مهارکنندههای COMT: داروهای این گروه، مانند تولکاپون و انتاکاپن بههمراه لووپودا تجویز میشوند. این داروها موجب طولانیشدن زمان بهبود علائم میشوند. طرز کار این داروها بلوکهکردن عمل آنزیمی است که موجب تجزیهی لووپودا میشود. البته، تولکاپون را بهندرت پزشکان تجویز میکنند؛ زیرا دارویی است که میتواند موجب آسیب کبدی شود.
استالوو نیز قرصی است که از ترکیب کاربیدوپا/لوودوپا با انتاکاپن ساخته شده است. درحالیکه کاربیدوپا موجب کاهش اثرات جانبی لوودوپا میشود، انتاکاپن موجب طولانیشدن زمان فعالماندن لوودوپا در مغز میشود.
۵. مهارکنندههای آنزیم مونوآمیناکسیداز B: این داروها نیز عمل آنزیمی را متوقف میکنند که موجب تجزیه دوپامین میشود. از این دارو بهتنهایی در مراحل اولیهی پارکینسون یا بههمراه دیگر داروها در مراحل پیشرفتهی بیماری استفاده میشود. داروهای گروه مهارکنندههای آنزیم مونوآمیناکسیداز B شامل سلژیلین و رازاژیلین هستند. این داروها معمولا بهتنهایی استفاده میشوند؛ زیرا اگر با دیگر داروها مصرف شوند، عوارض جانبی در فرد بُروز میکند.
دیگر داروهایی که ممکن است برای پارکینسون تجویز شوند، عبارتاند از: آپومرفین، بنزتروپین، آمانتادین و داروهای آنتیکولینرژیک. همهی این داروها میتوانند در کنترل علائم کمک کنند. برخی به آزادشدن دوپامین از سلولهای عصبی کمک و برخی دیگر فعالیت استیلکولین را محدود میکنند. استیلکولین پیامرسانی شیمیایی در مغز است که میتواند موجب کاهش مقدار دوپامین شود.
داروهای آنتیکولینرژیک را اغلب افراد جوانتر مصرف میکنند؛ افرادی که شدیدترین علائم آنها رعشه است. اگر فرد بیمار در هنگام مسنترشدن از این دارو استفاده کند، عوارض جانبی زیر ممکن است در او تظاهر پیدا کند:
دارویی بهنام لوپارکین (Loparkin) برای درمان علائم بیماری پارکینسون در ایران تولید میشود. البته، فرمولاسیون آن مربوط به شرکتی سوئیسی است.
عمل جراحی یکی از روشهای درمان بیماری پارکینسون محسوب میشود. بهطور کلی، جراحی فقط زمانی بهعنوان درمان بیماری پارکینسون مطرح میشود که داروها نتوانند علائم را بهبود بخشند. سه روش جراحی برای درمان پارکینسون وجود دارد. این روشها عبارتاند از:
پالیدوتومی: پزشکان معتقدند پارکینسون زمانی اتفاق میافتد که بخشی از مغز بهنام گوی رنگپریده (Globus Pallidus) بهشدت کار میکند. عمل این قسمت مانند عملکرد ترمز است و موجب سختی حرکات بدن میشود. در عمل جراحی به روش پالیدوتومی، بخش گوی رنگپریده در مغز تخریب میشود. این روش درمانی از سختی حرکات میکاهد، موجب تعادل بهتر میشود و حرکتکردن را برای فرد بیمار راحتتر میکند. پالیدوتومی موجب عملکرد بهتر داروها در افرادی میشود که در مراحل پیشرفتهی بیماری هستند.
تالاموتومی: نتایج پژوهشها نشان میدهد رعشهها حاصل وجود مشکلاتی در تالاموس هستند. در این روش جراحی، بخشی از تالاموس تخریب میشود تا از رسیدن لرزشها به عضلات جلوگیری شود. این روش فقط برای کنترل علائم استفاده میشود و معمولا بهعنوان روشی درمانی برای بیماری پارکینسون توصیه نمیشود.
جراحیهای تالاموتومی و پالیدوتومی انجام میشوند؛ اما بهعلت خطر عوارض جانبی چندان معمول نیستند.
برخی از بیماران مبتلا به پارکینسون با روشی بهنام تحریک عمقی مغز (DBS) جراحی میشوند. در این روش، پزشکان بسته به نوع علائمی که باید بهبود پیدا کند، الکترودی را در عمق نقطهی خاصی از مغز بیمار قرار میدهند. این روش در بسیاری از افراد موجب بهبودی زیادی میشود. درواقع، روش DBS درمانی برای علائم بیماری پارکینسون است؛ علائمی نظیر لرزش و سفتی و مشکلات راهرفتن. از این روش برای درمان عوارض جانبی داروهای پارکینسون نیز استفاده میشود. بااینحال، این روش موجب درمان کامل بیماری نمیشود یا از پیشروی آن ممانعت نمیکند. روش تحریک عمقی مغز درصورتی روش درمانی مناسبی است که فرد به این بیماری حداقل برای پنج سال مبتلا شده باشد و دیگر با مصرف داروها به اندازه کافی بهبود پیدا نکند. برای برخی از افراد روش DBS موجب تغییر زندگی میشود و برای برخی دیگر نتایج رضایتبخشی ندارد.
دستگاه کوچکی که در زیر پوست قفسهی سینهی بیمار گذاشته میشود، پالسهای الکتریکی را به مغز میفرستد. این پالسها موجب بلوکهشدن سیگنالهایی عصبی میشود که مسبب بُروز علائم پارکینسون هستند. هر سیستم DBS چهار بخش دارد:
پسازاینکه این سیستم راهاندازی شد، کارشناس DBS آن را روی بهترین وضعیت بهبودی بیمار تنظیم خواهد کرد. خود فرد نیز میتواند سیستم را کنترل کند.
این عمل شامل دو مرحله است: ۱. قراردادن الکترود در مغز بیمار؛ ۲. قراردادن دستگاه ضربانساز در زیر پوست ناحیهی قفسهی سینهی بیمار. گاهی این هر دو کار یک زمان انجام میشوند؛ اما اغلب اول عمل مربوط به مغز انجام و چند هفته بعد، دستگاه ضربانساز در محل خود قرار داده میشود.
فرد بیمار لازم است پس از عمل جراحی داروهای معمولش را مصرف کند. تازمانیکه تورم مغز بیمار فروکش نکند، نمیتوان دستگاه را برنامهریزی کرد. این امر حدود دو تا چهار هفته زمان میبرد تا وقتی دستگاه ضربانساز به فرد داده شود. یافتن نقطهی تنظیم دستگاه چندین ماه زمان میبرد؛ ولی یکبار که نقطهی تنظیم آن مشخص شد، علائم بیمار میتواند بهتر میشود و او نیاز به مصرف داروی کمتری خواهد داشت.
روش تحریک عمقی مغز میتواند به بُروز مشکلات جدی منجر شود. برخی از مشکلات طی چند روز یا چند هفته ازبین میروند؛ در حالیکه برخی علائم میمانند. برای مثال فرد بیمار ممکن است دچار عوارض زیر شود:
فرد ممکن است دچار مشکلاتی در نصب دستگاه DBS شود؛ مانند شُلبودن سیم یا قرارگرفتن الکترود در جای اشتباه. در برخی از مراکز ایران نیز این جراحی انجام میشود. هزینهی انجام این جراحی بسیار گران است.
وقتی فرد دچار بیماریهایی مانند برونشیت یا آنفلوآنزا میشود، میداند طی یک هفته وضعیتش بهتر میشود و بهحالت طبیعی برمیگردد؛ اما در بیماری پارکینسون وضعیت متفاوت است. این بیماری ازبین نمیرود و میتواند از راههای مختلفی موجب تغییر زندگی فرد بیمار شود. بااینحال، راهکارهایی وجود دارد که به فرد بیمار کمک میکند با این بیماری مزمن بتواند کناربیاید.
مهمترین راهکار این است که فرد بیمار درست از همان لحظهی آغاز بیماری بهدنبال دریافت کمک باشد. کسب آگاهی و حمایت نیز به بیمار کمک میکند بهتر بتواند با مشکلاتی مواجه شود که در آینده با آنها روبهرو خواهد شد. مشاور سلامت روان میتواند به فرد کمک کند زندگی خود را کنترل و برنامهی درمانی خود را دنبال کند. بهطور کلی کارهایی که بیمار میتواند انجام دهد، عبارتاند از:
اصطلاح درمانهای جایگزین بهطور کلی برای توضیح هر درمان پزشکی یا مداخلهای گفته میشود که هنوز ازلحاظ علمی تأیید نشده یا هنوز بهعنوان راهی ایمنی و مؤثر برای بیماری خاصی شناخته نشده است. ویتامین E و کوآنزیم Q10 و اسید اوریک مثالهایی از درمانهای جایگزینی هستند که بهعنوان درمانهایی برای بیماری پارکینسون بررسی شدهاند؛ ولی هنوز نتیجهی قطعی دربارهی مصرف آنها بهدست نیامده و حتی ممکن است اثرات جانبی مضری داشته باشند.
۱. ورزش: ورزش درمانی جایگزین نیست؛ ولی ورزشهایی نظیر تایچی و یوگا میتوانند موجب کاهش استرس و آرامشدن فرد، افزایش انرژی، تعادل و انعطافپذیری شوند. بهطور کلی، ورزش عملی ایمن و مؤثر و راهی آسان برای بهبود سلامت است؛ اما برای استفادهی آن باید با پزشک مشورت کرد؛
۲. رژیم غذایی: با دنبالکردن توصیههای پزشک و متخصص تغذیه بیمار میتواند حس بهتری تجربه کند؛
۳. نگرش مثبت: داشتن نگرش مثبت موجب بهبود بیماری پارکینسون نمیشود؛ اما میتواند موجب کاهش استرس شود و به بیمار کمک کند احساس بهتری داشته باشد.
پژوهشهای مربوط به بیماری پارکینسون پیشرفتهای زیادی کردهاند. امید زیادی وجود دارد که علت این بیماری چه ژنتیک و چه علل محیطی، شناسایی و تأثیرات دقیق این علل روی عملکرد مغز کشف شود. پژوهشگران همچنین درحالطراحی درمانهای جدیدی برای پارکینسون هستند. برخی از روشهای درمانی که هماکنون درحالبررسی هستند، پیوند سلولهای جنینی و استفاده از سلولهای بنیادی و ژندرمانی هستند.
پیوند سلولهای جنینی روشی است که در آن سلولهای جنینی داخل مغز افراد مبتلا به پارکینسون کاشته میشود تا جایگزین سلولهای تولیدکنندهی دوپامین در تودهی سیاه مغز (substantia nigra) شوند. در این روش، جای امیدواری وجود دارد؛ ولی این حوزه از پژوهش بحثبرانگیز است. برخی از مطالعات نشان دادهاند کاشت سلولهای جنینی موجب افزایش حرکات غیرارادی در اثر تولید مقدار زیاد دوپامین در مغز میشود. همچنین، مباحث اخلاقی نیز برای استفاده از سلولهای جنینی وجود دارد. بهعنوان پیامدی از این مشکلات، دیگر روشهای درمان درحالبررسی هستند.
سلولهای بنیادی سلولهای والدی تمام بافتهای بدن هستند. این بدان معنا است که این سلولها میتوانند به هر نوع سلولی تبدیل شوند. امید است بتوان درنهایت، این سلولها را به سلولهای دیگری مانند نورونهای تولیدکنندهی دوپامین تبدیل کرد و آنها را در درمان بیماری پارکینسون بهکار برد. مشکل اینجا است که بیمار ممکن است دچار همان خطر افزایش حرکات غیرارادی شود که دربارهی روش کشت سلولهای جنینی وجود دارد. مانند روش پیوند سلولهای جنینی، درمان با استفاده از سلولهای بنیادی نیز با مباحثی اخلاقی روبهرو است.
پژوهشگران درحالبررسی ژنهایی هستند که پروتئینهای مسئول تولید دوپامین را کد میکنند. با افزایش مقدار دوپامین در مغز، علائم پارکینسون میتواند کاهش یابد.
پژوهشگران داروهایی را بررسی کردهاند که از عمل گلوتامات جلوگیری میکند. گلوتامات اسیدآمینهای است که میتواند موجب تخریب سلولهای عصبی شود. افزونبراین، آنان درحالبررسی نقش آنتیاکسیدان کوآنزیم Q10 در کاهش روند پیشروی بیماری پارکینسون هستند.
مطالعات اولیه نشان دادهاند فاکتور رشد اعصاب که مادهای شیمیایی است و موجب تحریک رشد سلولهای عصبی میشود، سلولهای لازم برای تولید دوپامین را مجدد بهکار میاندازد و به میزان چشمگیری موجب بهبودی علائم بیماری میشود.
هنوزهم پژوهشهایی برای کسب آگاهی بیشتر درزمینهی نحوهی عملکرد این روش در بیمارن پارکینسونی درحالانجام است. پژوهشگران همچنین مشغول مطالعهی روشهای بهتری برای تحریک مغز هستند.
بیماری پارکینسون دومین بیماری شایع از گروه بیماریهای نورودژنراتیو مرتبط با سن است. بیماری آلزایمر ازلحاظ شیوع در مقام نخست قرار دارد. برآورد شده که بین ۷ تا ۱۰ میلیون نفر در کل جهان مبتلا به پارکینسون هستند. شیوع این بیماری براساس سن به این گونه است که در دههی چهارم زندگی، فراوانی آن حدود ۴۱ نفر در صدهزار نفر است و در افراد ۸۰ساله و بالاتر به بیش از ۱۹۰۰ نفر در هر صدهزار نفر میرسد. احتمال ابتلا به پارکینسون در مردان ۱.۵ برابر بیش از زنان است. براساس گزارش مطالعهای، میزان شیوع بیماری پارکینسون در ایران چیزی حدود دو در هزار نفر است، این میزان برای افراد بالای ۶۵ سال ده برابر میشود و به دو نفر در هر صد نفر میرسد. براساس آمارهای سال ۲۰۱۳، در ایران حدود ۱۶۰هزار فرد مبتلا به پارکینسون وجود دارد. براساس آخرین آمار منتشرشدهی سازمان جهانی بهداشت در سال ۲۰۱۷، مرگومیر ناشی از بیماری پارکینسون در میان ایرانیان ۲۹۷ مورد یا ۰.۰۹ کل مرگها بوده و از این نظر، کشور ایران در رتبهی ۱۴۵ جهان قرار دارد.
لطفا در نظر داشته باشید که زومیت در صورت مشاهدهی دیدگاه خلاف قوانین سایت، این حق را دارد که دیدگاه کاربر را بدون اطلاع قبلی پاک کند. همچنین در صورت تکرار در نقض قوانین سایت، به صلاحدید زومیت، حساب کاربری کاربر خاطی مسدود خواهد شد.
در صورت مشاهدهی تاپیک ها و پست های توهین آمیز یا خلاف قوانین از بحث کردن و پاسخ دادن به آنها جدا خودداری کرده و صرفا موضوع را از طریق آیکون گزارش به اطلاع ما برسانید.
داغترینهای امروز
سرورهای زومیت توسط پارس پک میزبانی میشود.
محققان “دانشگاه ایالتی آیووا” آمریکا در مطالعه اخیرشان اظهار کردهاند بیماری پارکینسون را میتوان با انجام یک آزمایش پوستی ساده تشخیص داد.
به گزارش ایسنا و به نقل از تک اکسپلوریست، در حال حاضر هیچ آزمایش آسان و قابل اعتمادی برای تشخیص زودتر بیماری پارکینسون در دسترس نیست. پزشکان برای نتیجه گیری باید علائم، سابقه خانوادگی و سایر عوامل بیمار را به دقت سنجیده و مورد بررسی قرار دهند.
یک مطالعه جدید توسط دانشگاه ایالتی آیووا نشان داده است که یک آزمایش پوستی ساده میتواند به طور دقیق بیماری پارکینسون را در افراد شناسایی کند.
دانشمندان آمریکایی اخیرا نشان دادهاند که چگونه یک آزمایش میتواند با بررسی پروتئین آلفا-سینوکلئین جمع شده در نمونههای پوست بیماری پارکینسون (PD) را تشخیص دهد. این تحقیق بر روش سنجش تبدیل ناشی از لرزش در زمان واقعی (real-time quaking-induced conversion assay method) متمرکز است.
دانشمندان چندین سال را صرف مطالعه بهینه سازی روش تشخیص پروتئینهای کژتابیده در اختلالات مشابه انسان و حیوان کردهاند.بیماری پارکینسون چگونه تشخیص داده میشود
این مطالعه بر روی ۵۰ نمونه پوست انجام شده است. نیمی از نمونهها مربوط به بیماران مبتلا به پارکینسون بود. دانشمندان از روش پروتئین برای تشخیص صحیح بیماران مبتلا به پارکینسون استفاده کردند. محققان گفتند دقت تشخیص بالینی آزمایش برای تشخیص پارکینسون در مراحل اولیه حدود ۵۰ تا ۷۰ درصد بود؛ اما در کل این نتایج نشان دهنده حساسیت و ویژگی فوق العاده بالای آن است که این نیز برای آزمایش تشخیصی بسیار مهم است.
بیماری پارکینسون از پروتئین های آلفا-سینوکلئین کژتابیده ناشی میشود که در مغز جمع میشوند و منجر به آسیب عصبی میشوند. این پروتئینهای آلفا-سینوکلئین کژتابیده در سایر بافتهای بدن از جمله پوست نیز جمع میشوند. آزمایش نمونههای پوستی میتواند منجر به تشخیص زودتر بیماری پارکینسون شود. تشخیص زودتر میتواند به پزشکان اجازه دهد تا استراتژیهای درمانی را که برای کند کردن یا جلوگیری از بروز علائم پیشرفته این بیماری طراحی شده اند را انجام دهند.
یافتههای این مطالعه در مجله “Movement Disorders” منتشر شد.
انتهای پیام
تشخیص بیماری پارکینسون عموما بالینی است و با توجه به شرح حال و معاینه دقیق نورولوژیک توسط متخصص مغز و اعصاب انجام می شود.
تصویر برداری مغزی مثل MRI(ام آر آی) بیشتر برای اطمینان از نبودن سایر بیماریها انجام می گیرد.از روشهای PET Scan که به طور اختصاصی کاهش جذب عقده های قاعده ای مغز را نشان می دهد و بیماری پارکینسون را تایید می کند استفاده روتین نمی شود و بیشتر در مطالعات تحقیقاتی انجام می شود.
متوسط سن شروع بیماری پارکینسون 62 سالگی است، اما به طور کلی افراد بالای 60 سال فقط 2-4 درصد ریسک ابتلا به بیماری پارکینسون را دارند. کسانی که سابقه فامیلی مثبت پارکینسون دارند اندکی بیشتر از بقیه در معرض ابتلا به بیماری هستند؛ مردان کمی بیشتر از زنان به پارکینسون مبتلا می شوند.
بخش کوچکی از ساقه مغز به نام هسته های قاعده ای مغز (بازال گانگلیا) حرکت بدن را کنترل می کنند.این سلولها ماده ای به نام دوپامین ترشح می کنند که نوروترانسمیتر واسطه حرکت عضلات است.بیماری پارکینسون چگونه تشخیص داده میشود
در بیمارای پارکینسون ، سلولهای این قسمت از مغز دچار اختلال کارکرد می شوند و در نتیجه دوپامین لازم برای حرکت عضلات ترشح نمی شود و فرد دچار کندی و اختلال در حرکت می شود.
متاسفانه بیماری پارکینسون پیشرونده است یعنی تغییرات سلولهای عقده های قاعده ای در مغز به مرور زمان ادامه می یابد.متخصص مغز و اعصاب در ویزیتهای منظم و مکرر با استفاده از تستهای (Scaling) پایش پیشرفت بیماری که شامل معاینه نورولوژیک سیستم حرکتی، حافظه و ذهن، رفتار و خلق و فعالیتهای روزمره می شود، می تواند پیشرفت بیماری را با درمان صحیح تحت کنترل درآورد.
خوشبختانه علائم بیماری پارکینسون با استفاده از داروها به صورت دراماتیک و به طور چشمگیر بهبود می یابند.مکانیسم این داروها افرایش دوپامین می باشد که شامل لوودوپا، آگونیستهای دوپامین مثل پرامی پکسول (Prami pexole) ، Ropinirol، آمانتادین و Stallevo می باشد.
این دارووها بیشتر روی کندی و ریژیدیتی بیمار موثرند.از عوارض آنها می توان به تهوع، افت فشار خون، هذیان، عوارض حرکتی مثل دیس کینزی اشاره کرد.امروزه برای بیمارانی که به درمان دارویی جواب خوبی نمی دهند و یا دچار عوارض قابل توجه دارویی می شوند. از روش DBS (Deep Brain Stimulation) می توان استفاده کرد.
در این روش الکترودهایی در قسمتهایی از ساقه مغز کار گذاشته می شود و با تحریک های الکتریکی که توسط این ها به مغز منتقل می شود، ترشح دوپامین افزایش می یابد و در نتیجه لرزش، کندی و سفتی بیمار کمتر شده و علائم بیمار بهبودی قابل توجهی می یابند.این روش روی پیشرفت بیماری در مغزاثری ندارد و در بیمار پارکینسونی کاندید مناسبی برای جراحی نیست.
مصرف بیشتر کلسیم و ویتامین دی برای استحکام استخوانها توصیه می شود. از آنجاییکه پروتیئن می تواند با جذب داروی لودوپا تداخل ایجاد کند بهتر است دارو نیم ساعت قبل از غذا مصرف شود. در صورتیکه بیمار با مصرف دارو دچار تهوع و علائم گوارشی می شود مصرف آن همراه با مقدار کمی شیرینی یا شربت زنجبیل توصیه می شود.
رژیم غذایی با فیبر بالا و مایعات فراوان جهت جلوگیری از یبوست مفید است.نشان داده شده مصرف بعضی از مکملها برای جلوگیری از پیشرفت بیماری و تخریب نورونهای مغز موثر است. از این جمله می توان به مکمل C0Q10 که آنتی اکسیدان و نورو پروتکتیو است اشاره کرد.همچنین گفته می شود در مصرف کنندگان قهوه و سیگار روند پیشرفت بیماری کندتر می شود.
فعالیتهای ورزشی با افزایش ترشح دوپامین به بهبود عملکرد بیماران پارکینسونی کمک می کند.همچنین باعث تقویت عضلات و افزایش تعادل بدن می شود.انجام ورزش 3-4 بار در هفته به طور منظم به بیماران پارکینسونی توصیه می شود.
این ورزش می تواند پیاده روی، شنا و یا هر ورزشی که بیمار با آن حس راحتی دارد باشد.ورزشهای یوگا و تای چی هم به حس تعادل بیمار کمک می کند.
با توجه به اینکه تشخیص زود هنگام بیماری پارکینسون و درمان مناسب می تواند کمک قابل ملاحظه ای به کیفیت زندگی بیماران پارکینسونی کند، مراجعه منظم و متناوب به متخصص مغز و اعصاب قویا توصیه می شود.
با اشک ها می توان پارکینسیون را تشخیص داد :دانشمندان پروتئین های متفاوتی را در چشم افراد مبتلا به پارکینسون را یافته اند که تشخیص این بیماری را سریعتر و ساده تر می کند.
محققان دانشکده پزشکی Keck در کالیفرنیا اشک هارا مورد تحلیل و تجزیه قرار داده اند. آنها اختلافاتی در میزان سطح یک پروتئین خاص ، به نام alpha-synuclein در اشک افراد مبتلا به پارکینسون را نسبت به اشک های یک انسان سالم را یافته اند . بنابراین به کمک مطالعه جدید می توان بیماری پارکینسون را تشخیص داد .
Biomarkers ها می توانند به راحتی در اشک تشخیص داده شوند که در نهایت می توان بیماری عصبی ایی که فرد به آن مبتلا است را تشخیص داد که در هر 500 نفر ، یک نفر به این مشکل مبتلا است .
همچنین دانشمندان بر این باورند که تفاوت های دقیقه ایی در سطوح خاصی از پروتئین در اشک های افراد مبتلا به پارکینسون وجود دارد .
این آزمایش همچنین می تواند نشانه ی بیماری های چندین سال قبل بیمار را تشخیص دهد و به پزشکان اجازه می دهد که برای مثال داروهایی برای بازگردانی دوپامین در مغز نسخه هایی را تجویز نمایند .
این بیماری در 127000 نفر انگلیسی و 600000نفر آمریکایی وجود دارد و این بیماری می تواند تا میزان بسیار زیادی در بدن تاثیر منفی بگذارد برای مثال می تواند باعث کند شدن حرکات ، اختلالاتی در برخی از بخش های متفاوت بدن و غیرقابل انعطاف پذیری عضلات شود .
یکی از بزرگترین اساتید علوم اعصاب جناب آقای Dr Mark Lew ، طی بیانیه ایی گفت :”مطالعه قطعا اولین و قابل اعتماد ترین مطالعه ایی است که بسیار ارزان و راح می تواند بیماری پارکینسون را تشخیص دهد “
او همچنین در ادامه توضیح داد اشک حاوی برخی ویتامین ها است که در سلول های ترشحی غدد اشکی وجود دارند و این غدد توسط اعصاب تحریک می شوند که باعث انتقال این پروتئین ها به اشک می شوند .
و از آنجایی که پارکینسون می تواند عملکرد عصبی خارج از مغز را تحت تاثیر قرار دهد و به این دلیل محققان بر این باورند که هر تغییری در عملکرد عصاب می تواند روی میزان پروتئین در اشک موثر باشد .
یکی از سریعترین روش های تشخیص پارکینسون توسط دانمشندان کشف شد
این مطالعه با استفاده از 55نفر که مبتلا به پارکینسون بودنو و 27 نفر که به این بیماری مبتلا نبودند و همچنین سن و حنسیت یکسانی داشتند ، صورت گرفت .محققان دانشکده پزشکی Keck از دانشگاه چنوبی کالیفرنیا واقع در لس آنجلس سطوح 4 پروتئین را مورد بررسی و تجزیه و تحلیل قرار دادند .
محققان اختلافاتی در سطوح یک پروتئین خاص به نام آلفا سینوکلین(alpha-synuclein) را در اشک افراد مبتلا به پارکینسون را مشاهده کردند .علاوه براین پروتئین ، سطح دیگری از پروتئین alpha-synuclein ، به نام oligomeric alpha-synuclein مشاهده شد که در میزان alpha-synuclein دخیل است و بطور قابل توجهی در افرادی که به پارکینسون مبتلا هستند مشاهده شد .
آنها پیشنهاد کردند که سلول های ترشحی اشک آور ، می توانند فرم های مختلفی از alpha-synuclein تولید کند که مستقیما می تواند به اشک ها انتقال شوند .مجموع سطح پروتیئن alpha-synuclein در افراد مبتلا به پارکینسون حدودا 423 پیکوگرم در هر میلی گرم وجود داشت که میزان این پروتئین در افراد سالم و غیرمبتلا به پارکینسون 704پیکوگرم در هر میلی گرم بود .
اما میزان پروتئین oligomeric alpha-synuclein در افراد مبتلا به آرکینسون برابر با 1.45 نانوگرم در هر میلی گرم و در افرادی که به این بیماری مبتلا نبودند حدودا برابر با 0.27 نانوگرم در هر میلی گرم بود .
پروفسور Lew در نتیجه گیری خود گفت:”دانستن چیزی ساده مانند اشک می تواند به متخصصان مغز و اعصاب در تشخیص ساده تر بیماری پارکینسون به آنها کمک کند و این مطالعه جالب و هیجان انگیزی بود و چون پروسه بیماری پارکینسون می تواند سال سال ها یا دهه ها پیش نشانه های خود را ظاهر سازد ، یک نشانگر زیستی مانند این می تواند در تشخیص و درمان این بیماری موثر و مفید باشد”
همچنین این مطالعه در گروه های بزرگتر نظر در گرفته شده است و یافته های این مطالعه در نشست هفتگی مجمع آکادمی اعصاب آمریکا در لس آنجلس ارائه خواهند شد .
همچنین بخوانید:
راه های مناسب برای مقابله با پارکینسون
همه چیز در مورد قرص سافینامید (پارکینسون)
موارد مصرف قرص پرامی پکسول و عوارض خطرناک این دارو
موارد مصرف داروی ایزوکام (لودوپا)