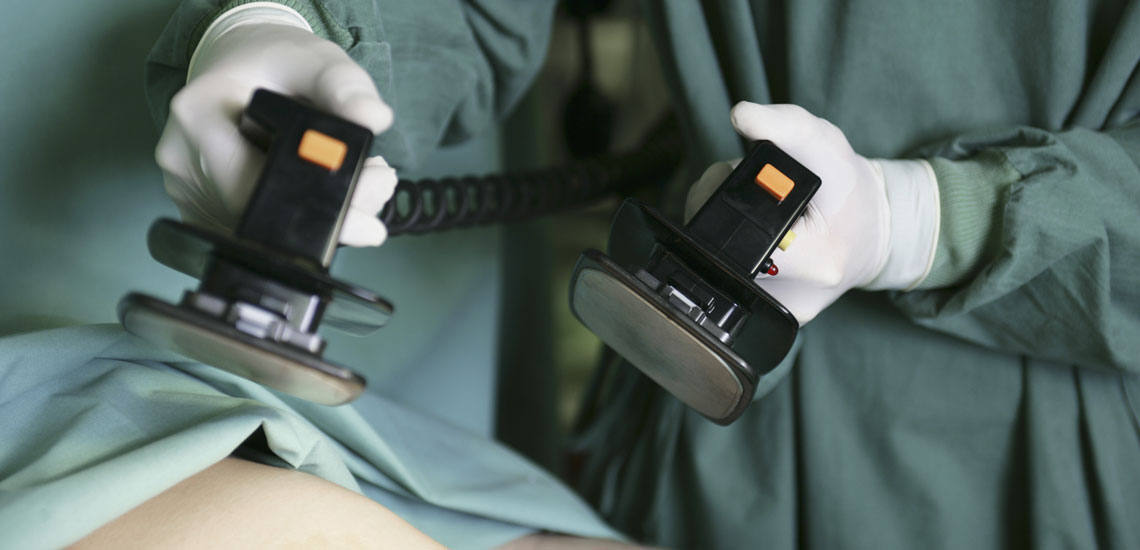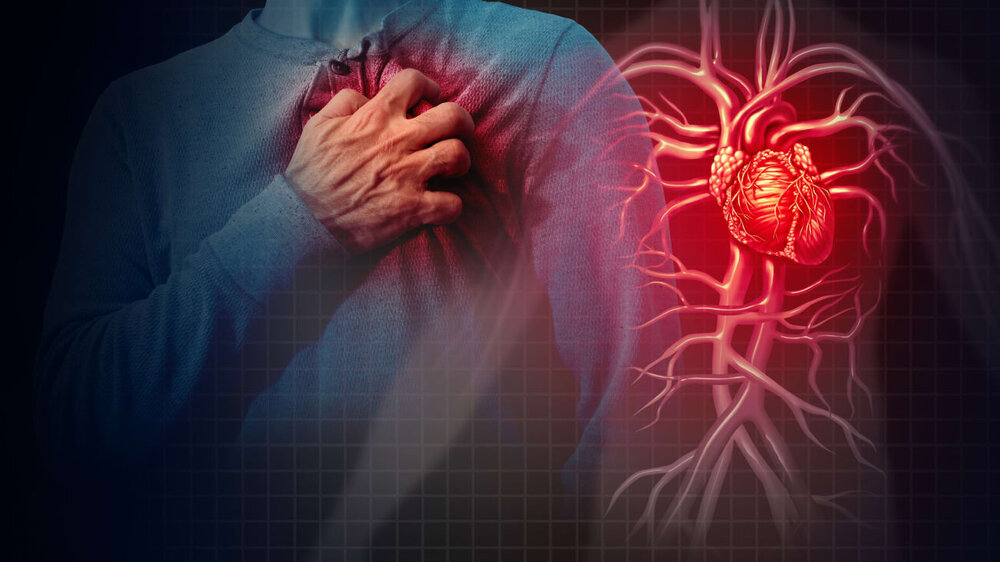
ایست قلبی حالتی است که ضربان قلب کاملا از بین می رود که علت آن عدم پمپ کامل خون توسط قلب است که دراین حالت یک تست علمی با حساسیت بالا کمک می کند که ایست قلبی ناگهانی اطرافیانشان را در صورت حضور نداشتن اورژانس تشخیص دهند اما پیش از معرفی این روش در بخش سلامت نمناک به بررسی ایست قلبی و تفاوت آن با حمله ی قلبی خواهیم پرداخت.
افراد اغلب این عبارات را به جای یکدیگر استفاده می کنند، اما مترادف هم نیستند.حمله قلبی زمانی رخ می دهد که جریان خون به قلب مسدود می شود، و ایست قلبی ناگهانی زمانی رخ می دهد که قلب به اختلال می افتد و ناگهان به طور غیر منتظره ای می ایستد.حمله قلبی یک مشکل “گردش خونی” است و ایست قلبی ناگهانی یک مشکل “الکتریکی” است.
یک حمله قلبی زمانی رخ می دهد که یک سرخرگ مسدود شده مانع رسیدن خون غنی از اکسیژن به بخشی از قلب می شود.اگر سرخرگ مسدود شده به سرعت باز نشود، بخشی از قلب به طور نرمال تغذیه نمی شود و سرخرگ کم کم می میرد. هر چه فرد مدت بیشتری بدون درمان بماند، آسیب بیشتر خواهد بود.
علائم حمله قلبی ممکن است فوری و شدید باشد با این حال، اغلب علائم به آرامی شروع می شوند و ساعت ها، روزها و یا چند هفته قبل از حمله قلبی باقی می مانند.برخلاف ایست قلبی ناگهانی، قلب معمولاً در طول حمله قلبی از تپش باز نمی ایستد ؛ بیماری های قلبی در زنان می توانند متفاوت از مردان باشند.چگونه قلب ایست میکند
ایست قلبی ناگهان و اغلب بدون هشدار رخ می دهد. با نقص الکتریکی در قلب تحریک می شود که باعث ایجاد ضربان قلب نامنظم می شود (نامنظمی). با این کار پمپاژ قلب، نمی تواند خون را به مغز، ریه ها و دیگر ارگان ها پمپ کند. چند ثانیه بعد، فرد هوشیاری خود را از دست می دهد و نبضش می رود. مرگ در عرض چند دقیقه رخ می دهد اگر قربانی مورد درمان قرار نگیرد.
پیوند بینشان چیست؟
این دو مشکل قلبی متمایز به هم متصل هستند.
ایست قلبی ناگهانی بعد از حمله قلبی و یا در طول درمان رخ می دهد.
حملات قلبی خطر ایست قلبی ناگهانی را افزایش می دهد.
اغلب حملات قلبی منجر به ایست قلبی ناگهانی نمی شوند.
اما وقتی ایست قلبی رخ می دهد، حمله قلبی دلیل رایجی است.
بیماری های قلبی دیگر هم ممکن است ریتم قلب را مختل کنند و منجر به ایست قلبی ناگهانی شوند.
این ها شامل یک ماهیچه قلب ضخیم (کاردیومیوپاتی)، نارسایی قلبی، آریتمی ها، فیبریلاسیون دهلیزی، و سندرم بلندی Q – T هستند.
اقدام سریع می تواند بسیاری از زندگی ها را نجات دهد.
توقف ناگهانی قلب شامل فقدان ناگهانی عملکرد قلب, تنفس و هوشیاری است. این حالت معمولاً از اختلال الکتریکی در قلب شما ناشی می شود که عمل پمپاژ آن را مختل می کند و جریان خون را در بدنتان متوقف می کند.
ایست ناگهانی قلبی با حمله قلبی متفاوت است, زمانی که جریان خون به بخشی از قلب مسدود می شود. با این حال, حمله قلبی گاهی باعث ایجاد اختلال در الکتریکی می شود که منجر به توقف ناگهانی قلب می شود.
اگر بلافاصله درمان نشود, ایست قلبی ناگهانی می تواند منجر به مرگ شود. با مراقبت های پزشکی مناسب, بقا ممکن است.
دادن احیای قلبی ریوی (cpr), استفاده از دستگاه تنفس مصنوعی یا حتی دادن فشار به قفسه سینه – می تواند شانس بقای افراد را تا زمان رسیدن کارکنان اورژانس بهبود بخشد.
علائم و نشانه های توقف ناگهانی قلبی, سریع و شدید هستند و شامل موارد زیر می شود:
_غش کردن ناگهانی
_نداشتن ضربان قلب
_عدم نفس کشیدن
_از دست دادن آگاهی
این موارد شامل:
_ناراحتی قفسه سینه
_تنگی نفس
_ضعف
_افزایش تپش قلب
اما ایست قلبی بدون هیچ هشداری رخ می دهد.
چه زمانی باید به پزشک مراجعه کرد:
با داشتن این علائم فورا به پزشک مراجعه کنید:
_درد یا ناراحتی قفسه سینه
_تپش قلب
_ضربان قلب نامنظم
چگونه قلب ایست میکند
_خس خس بی دلیل
_تنگی نفس
_غش یا نزدیک به غش کردن
_گیجی و یا سرگیجه
اگر در حال حاضر این علائم را دارید، با اورژانس تماس بگیرید.
زمانی که قلب متوقف می شود, کمبود خون اکسیژن دار باعث مرگ یا مرگ دائم مغز می شود. زمان بحرانی است و باید به فرد بی هوش کمک کنید تا نفس بکشد.
اگر کسی را می بینید که بی هوش است و به طور عادی نفس نمی کشد, این کار را انجام دهید:
انجام cpr.
با دستور العمل های گام به گام پیش بروید.
آن ها در بسیاری از مکان ها از جمله فرودگاه ها و مراکز خرید در دسترس هستند. همچنین می توانید یکی را برای خانه خود بخرید. طوری برنامه ریزی شده اند که فقط در زمان مناسب یک شوک وارد می کنند.
مشکل در ریتم قلب (آریتمی)
نتیجه یک مشکل با سیستم الکتریکی قلب – باعث توقف ناگهانی قلبی می شود. سیستم الکتریکی قلب میزان ضربان قلب شما را کنترل می کند.
اگر مشکلی پیش بیاید, ممکن است که قلب شما خیلی سریع، خیلی آهسته یا نامنظم (آریتمی) حرکت کند. اغلب این آریتمی ها مختصر و بی ضرر هستند, اما برخی انواع می توانند منجر به توقف ناگهانی قلبی شوند.
رایج ترین ریتم قلب در زمان ایست قلبی آریتمی در قسمت پایینی قلب است (بطن). پالس های الکتریکی نامنظم باعث می شوند بطن ها بدون استفاده از خون پمپ شوند.
ایست قلبی ناگهانی می تواند در افرادی رخ دهد که مشکل قلب شناخته شده ای ندارند. با این حال, یک آریتمی تهدید کننده زندگی، معمولاً در فردی با یک بیماری پیش از وجود, احتمالاً تشخیص داده نمی شود.
شرایط شامل:
بیماری عروق کرونر:
اغلب موارد ایست قلبی ناگهانی در افرادی رخ می دهد که بیماری عروق کرونر دارند که در آن سرخرگ ها با کلسترول و دیگر کانسارها مسدود می شوند و جریان خون را به قلب شما کاهش می دهند.
حمله قلبی:
اگر حمله قلبی رخ دهد, اغلب به دلیل بیماری عروق کرونر شدید, می تواند فیبریلاسیون دهلیزی و توقف ناگهانی قلب را تحریک کند.هم چنین حمله قلبی ممکن است بافت زخمی را در قلب شما بگذارد. مدارهای کوتاه الکتریکی اطراف بافت اسکار می توانند منجر به ناهنجاری های قلبی شوند.
قلب بزرگ شده (کاردیومیوپاتی):
این، در درجه اول زمانی اتفاق می افتد که دیوارهای ماهیچه ای قلب کش آمده و بزرگ یا ضخیم تر شده باشد. سپس عضله قلب غیرطبیعی می شود, وضعیتی که اغلب منجر به آریتمی می شود.
بیماری های دریچه ای قلب:
نشت یا باریک شدن دریچه های قلب می تواند منجر به کشش یا ضخیم شدن ماهیچه قلب شود.وقتی فضاهای قلبی بزرگ تر یا تضعیف شوند, به دلیل استرس ناشی از یک دریچه فشرده یا نشتی دار, خطر بروز آریتمی بیشتر می شود.
بیماری های مادرزادی قلبی:
زمانی که یک ایست قلبی ناگهانی در کودکان و نوجوانان رخ می دهد, می تواند ناشی از نقص قلبی باشد که در هنگام تولد(بیماری مادرزادی قلبی)وجود دارد.
در افرادی که جراحی اصلاحی برای یک نقص مادرزادی قلبی انجام میدهند هم هنوز خطر مرگ ناگهانی قلبی وجود دارد.
مشکلات الکتریکی در قلب:
در برخی افراد, مشکل در سیستم الکتریکی قلب به جای یک مشکل با ماهیچه یا دریچه ها است. این ها ناهنجاری های قلبی اولیه نامیده می شوند و شامل شرایطی مانند سندروم داون و سندرم qt طولانی هستند.
چون ایست قلبی ناگهانی اغلب با بیماری عروق کرونر مرتبط است, همان فاکتورهایی که شما را در معرض بیماری عروق کرونر قرار می دهند, می تواند شما را در معرض خطر توقف ناگهانی قلبی قرار دهد. این ها شامل این موارد هستند:
_تاریخچه بیماری عروق کرونری
_سیگار کشیدن
_فشار خون بالا
_کلسترول بالا
_چاقی
_دیابت
_سبک زندگی بی تحرک
_تجربه حمله قلبی در گذشته
_سابقه خانوادگی انواع دیگر بیماری های قلبی مانند اختلالات ریتم قلب, نقص مادرزادی قلب, نارسایی قلبی و کاردیومیوپاتی
_سن
_مرد بودن
_استفاده از داروهای غیرقانونی مانند کوکایین یا آمفتامین
_عدم تعادل تغذیه ای, مانند سطوح پایین پتاسیم یا منیزیم
_آپنه انسدادی خواب
_بیماری مزمن کلیه
زمانی که ایست ناگهانی قلب رخ می دهد, جریان خون به مغز شما کاهش می یابد.اگر ریتم قلب به سرعت به حالت نرمال برنگردد, آسیب مغزی رخ می دهد و نتیجه مرگ میشود. بازماندگان ایست قلبی ممکن است نشانه هایی از آسیب مغزی را نشان دهند.
خطر ایست ناگهانی قلبی را با انجام چک آپ منظم کاهش دهید و برای بیماری های قلبی آزمایش دهید و یک سبک زندگی سالم داشته باشید.
تست های خونی الکتروکاردیوگرام برای بررسی سطوح پتاسیم, منیزیم, هورمون ها و سایر مواد شیمیایی انجام می شود که ممکن است بر توانایی قلب شما در انجام آزمون های حسی مانند تست دستگاه اشعه ایکس, دریچه های قلب و انجام نقشه برداری, کاتتر عروق کرونر و آزمایش کسر جهشی تاثیر بگذارد.
از مهم ترین عواملی که موجب حمله و ایست قلبی می شوند ، فشار خون، چربی، چاقی، عدم تحرک، سابقه خانوادگی، استعمال دخانیات، سبک زندگی نامتناسب و نداشتن برنامه غذایی سالم و مغذی می باشد . برای شناسایی ایست قلبی اولین کار این است که از فرد بخواهید لبخند یا چشمک بزند یا زبانش را از دهانش بیرون آورد ، اگر فرد توانایی انجام این کارها را نداشته باشد دچار ایست قلبی شده است .
در دومین قدم از فرد درخواست کنید یک جمله کامل بگوید، ناتوانی در گفتن جمله و خارج نشدن حروف از دهان او این پیام را در پی دارد که او احتمالا دچار ایست قلبی شده است. در مرحله آخر از فرد دو دست خود را بالا بیاورد، در صورتی که فرد قادر بهانجام این کار نباشد احتمالا دچار ایست قلبی شده است. پس در این شرایط بهتر است سریعا با اورژانس تماس بگیرید تا نظر قطعی را اتخاذ کند.
پیش گیری از ایست قلبی اولین گام برای درمان آن است.
زمانی که فرد علائمی را تجربه می کند ضروری است که درمان فوری قلبی توسط بهترین جراح قلب برای بقا انجام شود.
احیای قلبی ریوی (CPR) – احیای قلبی ریوی (CPR) برای درمان ایست قلبی ضروری است.
دفیبریلاسیون:
درمان طولانی مدت دارویی، کاشت قلب و عروق – دستگاه شوک (ICD) و جراحی مانند آنژیوپلاستی کرونری، جراحی بای پس کرونر، مانند جراحی عروق کرونر، قطع کاتتر فرکانس رادیویی یا جراحی قلب اصلاحی حیاتی است.
ایست قلبی می تواند بدون هشدار پیش بیاید.
این علائم عبارتند از:
از دست دادن ناگهانی حساسیت فرد و پاسخ ندادن، حتی اگر به او ضربه بزنید یا محکم روی شانه او بزنید، یا با صدای بلند بپرسید که آیا حالش خوب است یا نه.
فرد تکان نمی خورد، حرف نمیزند، پلک نمیزند یا واکنشی دیگری را نشان نمی دهد.هیچ نفس عادی ای نمی کشد و یا اصلا تنفس ندارد یا فقط نفس نفس می کند.
چه باید کرد؟
اگر سعی کرده اید که فرد را وادار به پاسخ دادن کنید، و فکر می کنید که ممکن است فرد دچار ایست قلبی شده، این کاری است که باید انجام دهید:
به اورژانس زنگ بزنید یا به شخصی بگویید زنگ بزند.
از شخص دیگر بخواهید که AED برای شما بیاورد (دستگاه تنفس مصنوعی خارجی). به آن ها بگویید که عجله کنند – زمان مهم است.
اگر با یک فرد بزرگ سال تنها هستید که علائم ایست قلبی دارد، به اورژانس زنگ بزنید و AED را بیاورید (اگر آن ها موجود باشد).
تنفس را بررسی کنید اگر فرد تنفس ندارد و یا فقط نفس نفس می کند، تنفس مصنوعی انجام دهید.
به فرد تنفس مصنوعی بدهید:
سینه را فشار دهید و با سرعت 100 تا 120 بار دقیقه مرکز قفسه سینه را فشار دهید و به سینه اجازه دهید تا پس از هر فشار به وضعیت عادی خود برگردد.
استفاده از AED باید به محض اینکه برسد انجام شود. آن را روشن کنید و از دستورالعملش پیروی کنید.
به CPR تا زمانی که فرد شروع به تنفس یا حرکت کند ادامه دهید، و یا تا زمانی که فردی با آموزش پیشرفته بیشتر برسد کول بدهید، مانند یک عضو از تیم اورژانس.
ایست قلبی یا آرست قلب (به انگلیسی: Cardiac arrest) یا ایست قلبی ریوی در پزشکی، به صورت توقف گردش خون شناخته میشود. در این حالت عضلهٔ قلب هیچگونه انقباضی نداشته و قلب هیچ خروجی و جریان خونی ندارد. ایست قلبی یکی از شرایطیست که ممکن است برای یک پزشک در صدور گواهی فوت قانونی مورد استفاده قرار گیرد. امروزه ایست قلبی در بین جوانان شیوع فراوانی پیدا کرده است شیوه درست زندگی و اصلاح آن یکی از راه های جلوگیری از ایست قلبی است.[۱]
ایست قلبی با حمله قلبی یا اختلال خونرسانی به قلب، متفاوت است هرچند ممکن است ایست قلبی در اثر یک حمله قلبی نیز اتفاق بیافتد.[۲]
علل مختلفی ممکن است موجب ایست قلبی شوند مانند حمله قلبی و بیماری شریانهای کرونری، اختلالات ریتم قلب مانند آسیستول، تروما، آمبولی ریه، غرق شدگی، خونریزی مغزی، مصرف بیش از حد دارو و کاردیومیوپاتی.
در ایالات متحده، نرخ رخداد ایست قلبی خارج از بیمارستان، حدود ۵٫۲ در ۱۰٬۰۰۰ نفر در سال است.[۳] احتمال ایست قلبی در دوران سالمندی شایعتر، و وقوع آن در مردان متداولتر از زنان است.[۴] میزان احیای افراد پس از ایست قلبی(داخل بیمارستان) حدود ۵۰ درصد است. با این حال نرخ بقای طولانی مدت، (با عوارض نورولوژیک خفیف تا متوسط) چیزی حدود ۱۰ درصد است. بسیاری از افراد پس از ایست قلبی با معلولیتهای شدید مواجه خواهند بود.موفقیت یا عدم موفقیت احیا بستگی به عوامل گوناگونی دارد.
احیای قلبی ریوی یا سی. پی. آر[۵] شامل اقداماتی است که برای بازگرداندن اعمال حیاتی دو عضو مهم قلب و مغز در فردی که هوشیاری خود را از دست داده، انجام میشود و تلاش میشود تا گردش خون و تنفس بهطور مصنوعی تا زمان برگشت جریان خون خودبخودی بیمار برقرار شود.[۶]:S۶۴۳ اگر فرد دارای پالس بوده ولی دچار قطع تنفس شده باید با تنفس مصنوعی دهان به دهان ادامه داد.[۷] ایست قلبی-تنفسی بیگمان یکی از خطیرترین وضعیتهایی است که نیاز به اقدام فوری جهت حفظ حیات و پیشگیری از ضایعات جبرانناپذیر اندامهای حیاتی بدن دارد. این اقدامات بر اساس پروتکلهای خاصی صورت میگیرد و لازمه اجرای آن کسب دانش و مهارت فرد احیاگر است.
قبل از هرگونه اقدامی جهت انجام احیای قلبی تنفسی هر مصدوم اطمینان حاصل کنید که این عمل سلامتی شما یا مصدوم را از نظر سرایت بیماریهایی چون ایدز و هپاتیت تهدید نمیکند.
مهمترین تغییر در دستورالعمل احیاء سال ۲۰۱۰میلادی[۸] تغییر A-B-C (راه هوایی- تنفس- گردش خون) به C-A-B (گردش خون- راه هوایی- تنفس) میباشد. به استثنای نوزادان تازه متولد شده.[۶]:S۶۴۰
مراحل CPR در خارج از بیمارستان به ترتیب (چپ به راست) عبارتند از: ماساژ قلبی، بازکردن راه هوایی و دادن تنفس مصنوعی.
چگونه قلب ایست میکند
آغاز ماساژ قلبی به علت کمک به پمپاژ مصنوعی قلب، اولین قدم و مهمترین مانور امدادگر است که باید هرچه سریعتر آغاز گردد.
قبلاً توصیه میشد که برای بزرگسالان به ازای هر ۱۵ ماساژ قلبی ۲ تنفس مصنوعی و برای کودکان و نوزادان به ازای هر ۵ ماساژ قلبی ۲ تنفس مصنوعی انجام شود. در حال حاضر به جز در مورد نوزادان توصیه میشود که ۳۰ ماساژ قلبی برای هر ۲ تنفس مصنوعی انجام شود.
فشار بر روی قفسه سینه باید سریع و قوی باشد و با سرعت ۱۰۰ الی ۱۲۰ فشار در دقیقه انجام شود. با این حال باید زمان کافی برای برگشت قفسه سینه به بالا داده شود، بهطوریکه فشارهای متوالی، خون را به درون دستگاه گردش خون براند. برای انجام ماساژ قلبی پاشنه یک دست را باید در مرکز قفسه سینه، بر روی استرنوم(یا همان جناغ سینه)، در بین سر سینهها(نیپل ها) قرار داد و دست دوم را باید روی دست اولی گذاشت بهطوریکه بتوان با حداکثر قدرت به پایین فشار آورده و دست بالایی انگشتان دست پایین را از محدوده ماساژ دور کند. آرنج ها باید کاملا صاف باشند و انگشتان دست ها با بدن بیمار تماس نداشته باشند. با هر فشار باید قفسه سینه حدود ۵ الی ۶ سانتیمتر پایین برود. با توجه به حیاتی بودن این مانور، از احتمال شکسته شدن دندهها چشمپوشی میشود و حتی امدادگر پس از شنیدن صدای شکسته شدن دنده، باید همچنان به ماساژینگ ادامه دهد.[۹]
اما در کلیه بیماران عمل c-a-b صادق نیست. زیرا در خفگیها(یعنی در مواردی که ابتدا ایست تنفسی و سپس ایست قلبی رخ داده باشد) باید اول راه هوایی را باز نمود، بعد تنفس مصنوعی داد و سپس ماساژ قلبی(برقرار کردن گردش خون) انجام شود.
هدف از بازکردن راه هوایی این است که امکان تنفس برای فرد فراهم شود. در گذشته توصیه میشد با قلاب کردن انگشتان به دور فک و کشیدن آن به جلو راه هوایی باز شود (مانور جلو بردن فک Jaw thrust).
اما انجام این مانور مشکل است و امروزه تصور میشود که نسبت به سایر روشها از لحاظ آسیب به گردن بیخطرتر نیست؛ بنابراین در حال حاضر انجام مانور استاندارد «زاویهدار کردن سر- بلند کردن چانه» توصیه میشود برای انجام این کار روی پیشانی به سمت پایین فشار بیاورید و همزمان نوک چانه را بالا بکشید. سپس باید ببینید آیا بیمار خودش نفس میکشد یا نه.
در روش دهان به دهان، بینی بیمار را با دو انگشت ببندید و دهانتان روی دهان او بگذارید و هوا را درون ریه او بدمید تا حدی که قفسه سینه بالا رود. قبلاً توصیه میشد که ضمن انجام تنفس مصنوعی هوا با شدت به درون ریهها دمیده شود. اما از آنجایی که این کار ممکن است تأثیر فشار بر روی قفسه سینه را کاهش دهد و ضمناً جریان خون در ریهها در شرایط ایست قلبی چندان زیاد نیست، به دمیدن هوا با شدت زیاد نیازی نیست و دمیدن هوا صرفا در حدی که باعث بلندشدن قفسه سینه شود کافی است.
تنفس مصنوعی به خصوص برای ایست های قلبی غیر شاهد، ایست های قلبی با مکانیزم آسفیکسیال(خفگی) و افرادی که چند دقیقهای است دچار ایست قلبی شدهاند و میزان اکسیژن در خونشان کاهش یافتهاست اهمیت دارد.
اما در چند دقیقه اول ایست قلبی(در صورتی که ایست قلبی شاهد باشد و ضمنا مکانیزم آسفیکسیال نداشته باشد) فشار بر روی قفسه سینه یا ماساژ قلبی اهمیت بسیار بیشتری دارد؛ بنابراین انجام تنفس مصنوعی نباید باعث به تأخیر انداختن ماساژ قلبی شود.
نتایج مطالعات بسیاری نشان میدهد که مردان دو برابر زنان دچار سکته قلبی میشوند.
به گزارش سرویس ترجمه ایمنا، بدون شک بیماریهای قلبی یکی از حادترین بیماریها در بین مردان محسوب میشود. یکی از بارزترین نوع بیماریهای قلبی، ایست قلبی است که ممکن است علائم اولیه خاصی داشته باشد. انجمن قلب آمریکا اعلام کرده است که احتمال بروز بیماریهای قلبی از سن ۲۰ سالگی وجود دارد. در ادامه شما را با ایست قلبی در مردان، علائم و عوامل بروز این عارضه بیشتر آشنا میکنیم:
ایست قلبی به معنای توقف ناگهانی عملکرد قلب در فرد است؛ این حالت معمولاً ناشی از اختلال الکتریکی در قلب است که باعث مختل شدن عمل پمپاژ آن و توقف جریان خون در سراسر بدن میشود؛ اگر ایست قلبی بلافاصله درمان نشود، منجر به مرگ ناگهانی فرد میشود، اما با مراقبتهای پزشکی مناسب و سریع، میتوان فرد مبتلا را از خطر مرگ نجات داد.
مهمترین دلیل بروز ایست قلبی، داشتن بیماریهای قلبی مزمن است. زمانی که اختلالی در ریتم قلب به وجود بیاید و سیستم الکتریکی قلب فرد دچار مشکل شود، ایست قلبی رخ میدهد. از مهمترین بیماریهای قلبی که منجر به ایست قلبی میشود، میتوان به بیماری عروق کرونر، حمله قلبی، بیماری قلبی مادرزادی، بیماری دریچههای قلبی و کاردیو میوپاتی اشاره کرد. علاوه بر این، داروهای مختلف میتواند زمینه ساز آریتمی و در نتیجه باعث ایست قلبی ناگهانی شود. مصرف مواد مخدر نیز میتواند در این زمینه تاثیرگذار باشد و موجب بروز مشکلات جبران ناپذیری شود.چگونه قلب ایست میکند
معمولاً اولین نشانه ایست قلبی ناگهانی از دست دادن هوشیاری یا غش کردن است. در این شرایط ضربان قلب فرد احساس نمیشود. برخی افراد قبل از غش کردن، ضربان قلب بسیار تند یا احساس سرگیجه دارند. علاوه بر این افراد زیادی پیش از بروز ایست قلبی علائمی از جمله احساس درد در قفسه سینه، تنگی نفس و حالت تهوع را تجربه میکنند. البته لازم ذکر است که ایست قلبی گاهی اوقات بدون هیچ گونه هشدار قبلی رخ میدهد.
راه مطمئن و دقیقی برای شناخت خطر ابتلا به ایست قلبی ناگهانی وجود ندارد، بنابراین کاهش خطر ابتلا به بیماریهای قلبی، بهترین راهکار برای پیشگیری از آن است. چک آپ منظم، غربالگری بیماریهای قلبی، اجتناب از دود سیگار و الکل، ورزش کردن، پیروی کردن از رژیم غذایی سالم، مصرف پتاسیم، منیزیم و زینک در پیشگیری از این عارضه موثر است.
زمانی که ایست قلبی رخ میدهد، اولین قسمت در بدن که دچار آسیب میشود، مغز است، زیرا بر خلاف سایر اندامهای بدن از ذخیره خون غنی از اکسیژن برخوردار نیست. بنابراین کاهش جریان خون به سمت مغز باعث بیهوش شدن فرد میشود. اگر ریتم قلب به سرعت به حالت طبیعی خود بر نگردد، قطعاً مغز آسیب میبیند و فرد جان خود را از دست میدهد.
چنانچه ایست قلبی بیش از هشت دقیقه طول بکشد، احتمال زنده ماندن فرد بسیار کم است. علاوه بر این افرادی که از ایست قلبی نجات پیدا میکنند ممکن است دچار آسیب مغزی شوند. انجام احیای قلبی ریوی (CPR)، استفاده از دستگاه تنفس مصنوعی یا فشار دادن قفسه سینه، میتواند شانس زنده ماندن فرد را تا زمان رسیدن اورژانس افزایش دهد.
تمامی حقوق این سایت برای خبرگزاری ایمنا محفوظ است
ایست قلبی به معنای توقف ناگهانی عملکرد قلب در یک فرد (با سابقه بیماری قلبی و یا بدون آن) است. این حالت معمولا” ناشی از اختلال الکتریکی در قلب است که سبب مختل شدن عمل پمپاژ آن و توقف جریان خون به سراسر بدن میشود. ایست قلبی از موارد اورژانسی پزشکی است و اگر بلافاصله درمان نشود، منجر به مرگ ناگهانی فرد میشود. با مراقبتهای پزشکی سریع و مناسب، امکان زنده ماندن فرد وجود دارد.
فهرست مطالب
اصطلاح “حمله قلبی” اغلب به اشتباه برای توصیف “ایست قلبی” بهکار میرود. اگرچه حمله قلبی ممکن است موجب ایست قلبی و مرگ ناگهانی فرد شود، اما این اصطلاح دقیقا” به این معنا نیست. حملات قلبی توسط انسداد و توقف جریان خون به قلب بروز میکند، اما ایست قلبی ناشی از اختلال در عملکرد سیستم الکتریکی قلب است. ایست قلبی هنگامی منجر به مرگ میشود که عملکرد صحیح قلب به طور ناگهانی متوقف میگردد.
علت اصلی و مستقیم ایست قلبی معمولا” اختلال در ریتم قلب (آریتمی) است. در یک فرد دارای قلب نرمال و سالم، احتمال بروز یک وضعیت پایدار ریتم نامنظم قلب وجود ندارد، مگر با وجود عوامل محرک خارجی مثل شوک الکتریکی، استفاده از مواد مخدر یا ضربه شدید به قفسه سینه که باعث اختلال در چرخه ریتم قلب (کوموتیو کوردیوس- طغیان قلبی) میشود. عارضه خطرناک “آریتمی” معمولا” درافرادی بروز میکند که دارای سابقه بیماری قلبی هستند؛ از جمله:چگونه قلب ایست میکند
خطر ایست قلبی (SCA) وابسته به افزایش سن و جنسیت افراد است. ( مردان بیشتر از زنان به SCA مبتلا میشوند.) برخی مطالعات نشان میدهد که سیاه پوستان، به خصوص افراد مبتلا به بیماریهای زمینهای، مانند دیابت، فشارخون بالا، نارسایی قلبی و بیماری مزمن کلیه یا موارد خاص قلبی مشخص شده در آزمایشات، مثل نوار قلب، در معرض خطر بالاتری برای ابتلا به SCA هستند.
معمولا” اولین نشانه ایست قلبی ناگهانی (SCA)، از دست دادن هوشیاری (غش کردن) است. در این حالت ضربان قلب فرد را نمیتوان احساس کرد. برخی افراد ممکن است قبل از غش کردن، ضربان قلب بسیار تند یا احساس سرگیجه یا سبکی داشته باشند. همچنین برخی افراد طی یک ساعت قبل از SCA، احساس درد قفسه سینه، تنگی نفس، تهوع (احساس ناراحتی معده) یا حالت استفراغ دارند.
راههای جلوگیری از مرگ به علت ایست قلبی ناگهانی (SCA) متفاوت است و بستگی دارد به اینکه:
اگر قبلا” SCA داشتهاید، در معرض خطر تکرار آن هستید. تحقیقات نشان میدهد که کاشت یک “دفیبریلاتور کاردیو ورتر” (ICD) احتمال مرگ ناشی از SCA دوم را کاهش میدهد. ICD طی جراحی، در زیر پوست قفسه سینه یا شکم قرار داده میشود. این دستگاه دارای سیمهایی با الکترودی در انتهای آن است که به دهلیزهای قلب شما وصل میشوند. ICD بر ضربان قلب شما کنترل و نظارت دارد. اگر ICD ریتم قلبی خطرناک را تشخیص دهد، با دادن شوک الکتریکی به قلب، ریتم طبیعی آن را بازمیگرداند. پزشک ممکن است برای محدود کردن ضربان نامنظم قلب که میتواند باعث تحریک ICD شود، برای شما دارو تجویز کند.
اگر مبتلا به بیماری جدی عروق کرونر قلب (CHD) باشید، در معرض خطر بالای SCA نیز هستید، مخصوصا”اگر به تازگی دچار یک سکته قلبی نیز شده باشید. پزشک ممکن است دارویی بنام “مسدود کننده بتا” برای کمک به کاهش خطر بروز SCA برای شما تجویز کند. همچنین اگر شما در معرض افزایش خطر ابتلا به بیماریهای قلبی یا سکته مغزی باشید، پزشک ممکن است درمان استاتین را برای شما آغاز کند. تمام داروها را طبق تجویز پزشک و به طور منظم مصرف کنید. هرگز مقدار دارو را تغییر ندهید و یا دوز مصرف آن را کاهش ندهید، مگر آنکه طبق دستور پزشک باشد. برای داشتن قلب سالم، باید از یک شیوه زندگی مناسب پیروی کنید، حتی اگر تحت درمان دارویی برای بیماری عروق کرونر قلب خود هستید.
به نظر میرسد، CHD علت بروز بسیاری از موارد ایست قلبی در بزرگسالان است. همچنین CHD، یک عامل خطر عمده برای آنژین صدری (درد قفسه سینه یا احساس ناراحتی) و حمله قلبی است که به بروز سایر مشکلات قلبی نیز کمک میکند. با پیروی از شیوه زندگی سالم میتوانید به کاهش خطر ابتلا به CHD، SCA و سایر مشکلات قلبی کمک کنید. سبک زندگی قلب سالم شامل:
اقدامات لازم درصورت وجود نشانههای ایست قلبی :
علائم سکته قلبی در سالمندان (درد قفسه سینه، مشکل تنفسی، عرق سرد)
نارسایی قلبی در سالمندان چه علت و علائمی دارد و درمان چیست؟
مسمومیت حاملگی یا پره اکلامپسی چه علت و علائمی دارد و درمان چیست؟
کاردیومیوپاتی هیپرتروفیک (HCM) : علت و درمان ضخیم شدن عضلهی قلب
نشانی ایمیل شما منتشر نخواهد شد. بخشهای موردنیاز علامتگذاری شدهاند *
فرستادن دیدگاه
دکتر لیلا عسگرپور متخصص قلب و عروق متولد 1356 تهران – ساکن تهران ورودی 1375 پزشکی عمومی دانشگاه تهران با رتبه عالی در دانشگاه سراسری ورودی 1386 دوره دستیاری قلب و عروق دانشگاه تهران (مرکز قلب تهران) اخذ برد تخصصی قلب و عروق در سال 1390 … ادامه
کرج، خ شهید بهشتی، بین میدان شهدا و چهارراه طالقانی، برج رازی، ساختمان بانک آینده، طبقه 8 واحد 81
شماره تماس نوبت دهی
02632216426
09399450250
ایست قلبی به معنای توقف ناگهانی عملکرد قلب در یک فرد (با سابقه بیماری قلبی و یا بدون آن) است. این حالت معمولا” ناشی از اختلال الکتریکی در قلب است که سبب مختل شدن عمل پمپاژ آن و توقف جریان خون به سراسر بدن میشود. ایست قلبی از موارد اورژانسی پزشکی است و اگر بلافاصله درمان نشود، منجر به مرگ ناگهانی فرد میشود. با مراقبتهای پزشکی سریع و مناسب، امکان زنده ماندن فرد وجود دارد.
فهرست مطالب
اصطلاح “حمله قلبی” اغلب به اشتباه برای توصیف “ایست قلبی” بهکار میرود. اگرچه حمله قلبی ممکن است موجب ایست قلبی و مرگ ناگهانی فرد شود، اما این اصطلاح دقیقا” به این معنا نیست. حملات قلبی توسط انسداد و توقف جریان خون به قلب بروز میکند، اما ایست قلبی ناشی از اختلال در عملکرد سیستم الکتریکی قلب است. ایست قلبی هنگامی منجر به مرگ میشود که عملکرد صحیح قلب به طور ناگهانی متوقف میگردد.
علت اصلی و مستقیم ایست قلبی معمولا” اختلال در ریتم قلب (آریتمی) است. در یک فرد دارای قلب نرمال و سالم، احتمال بروز یک وضعیت پایدار ریتم نامنظم قلب وجود ندارد، مگر با وجود عوامل محرک خارجی مثل شوک الکتریکی، استفاده از مواد مخدر یا ضربه شدید به قفسه سینه که باعث اختلال در چرخه ریتم قلب (کوموتیو کوردیوس- طغیان قلبی) میشود. عارضه خطرناک “آریتمی” معمولا” درافرادی بروز میکند که دارای سابقه بیماری قلبی هستند؛ از جمله:چگونه قلب ایست میکند
خطر ایست قلبی (SCA) وابسته به افزایش سن و جنسیت افراد است. ( مردان بیشتر از زنان به SCA مبتلا میشوند.) برخی مطالعات نشان میدهد که سیاه پوستان، به خصوص افراد مبتلا به بیماریهای زمینهای، مانند دیابت، فشارخون بالا، نارسایی قلبی و بیماری مزمن کلیه یا موارد خاص قلبی مشخص شده در آزمایشات، مثل نوار قلب، در معرض خطر بالاتری برای ابتلا به SCA هستند.
معمولا” اولین نشانه ایست قلبی ناگهانی (SCA)، از دست دادن هوشیاری (غش کردن) است. در این حالت ضربان قلب فرد را نمیتوان احساس کرد. برخی افراد ممکن است قبل از غش کردن، ضربان قلب بسیار تند یا احساس سرگیجه یا سبکی داشته باشند. همچنین برخی افراد طی یک ساعت قبل از SCA، احساس درد قفسه سینه، تنگی نفس، تهوع (احساس ناراحتی معده) یا حالت استفراغ دارند.
راههای جلوگیری از مرگ به علت ایست قلبی ناگهانی (SCA) متفاوت است و بستگی دارد به اینکه:
اگر قبلا” SCA داشتهاید، در معرض خطر تکرار آن هستید. تحقیقات نشان میدهد که کاشت یک “دفیبریلاتور کاردیو ورتر” (ICD) احتمال مرگ ناشی از SCA دوم را کاهش میدهد. ICD طی جراحی، در زیر پوست قفسه سینه یا شکم قرار داده میشود. این دستگاه دارای سیمهایی با الکترودی در انتهای آن است که به دهلیزهای قلب شما وصل میشوند. ICD بر ضربان قلب شما کنترل و نظارت دارد. اگر ICD ریتم قلبی خطرناک را تشخیص دهد، با دادن شوک الکتریکی به قلب، ریتم طبیعی آن را بازمیگرداند. پزشک ممکن است برای محدود کردن ضربان نامنظم قلب که میتواند باعث تحریک ICD شود، برای شما دارو تجویز کند.
اگر مبتلا به بیماری جدی عروق کرونر قلب (CHD) باشید، در معرض خطر بالای SCA نیز هستید، مخصوصا”اگر به تازگی دچار یک سکته قلبی نیز شده باشید. پزشک ممکن است دارویی بنام “مسدود کننده بتا” برای کمک به کاهش خطر بروز SCA برای شما تجویز کند. همچنین اگر شما در معرض افزایش خطر ابتلا به بیماریهای قلبی یا سکته مغزی باشید، پزشک ممکن است درمان استاتین را برای شما آغاز کند. تمام داروها را طبق تجویز پزشک و به طور منظم مصرف کنید. هرگز مقدار دارو را تغییر ندهید و یا دوز مصرف آن را کاهش ندهید، مگر آنکه طبق دستور پزشک باشد. برای داشتن قلب سالم، باید از یک شیوه زندگی مناسب پیروی کنید، حتی اگر تحت درمان دارویی برای بیماری عروق کرونر قلب خود هستید.
به نظر میرسد، CHD علت بروز بسیاری از موارد ایست قلبی در بزرگسالان است. همچنین CHD، یک عامل خطر عمده برای آنژین صدری (درد قفسه سینه یا احساس ناراحتی) و حمله قلبی است که به بروز سایر مشکلات قلبی نیز کمک میکند. با پیروی از شیوه زندگی سالم میتوانید به کاهش خطر ابتلا به CHD، SCA و سایر مشکلات قلبی کمک کنید. سبک زندگی قلب سالم شامل:
اقدامات لازم درصورت وجود نشانههای ایست قلبی :
علائم سکته قلبی در سالمندان (درد قفسه سینه، مشکل تنفسی، عرق سرد)
نارسایی قلبی در سالمندان چه علت و علائمی دارد و درمان چیست؟
مسمومیت حاملگی یا پره اکلامپسی چه علت و علائمی دارد و درمان چیست؟
کاردیومیوپاتی هیپرتروفیک (HCM) : علت و درمان ضخیم شدن عضلهی قلب
نشانی ایمیل شما منتشر نخواهد شد. بخشهای موردنیاز علامتگذاری شدهاند *
فرستادن دیدگاه
دکتر لیلا عسگرپور متخصص قلب و عروق متولد 1356 تهران – ساکن تهران ورودی 1375 پزشکی عمومی دانشگاه تهران با رتبه عالی در دانشگاه سراسری ورودی 1386 دوره دستیاری قلب و عروق دانشگاه تهران (مرکز قلب تهران) اخذ برد تخصصی قلب و عروق در سال 1390 … ادامه
کرج، خ شهید بهشتی، بین میدان شهدا و چهارراه طالقانی، برج رازی، ساختمان بانک آینده، طبقه 8 واحد 81
شماره تماس نوبت دهی
02632216426
09399450250
ایست قلبی به معنای توقف ناگهانی عملکرد قلب در یک فرد (با سابقه بیماری قلبی و یا بدون آن) است. این حالت معمولا” ناشی از اختلال الکتریکی در قلب است که سبب مختل شدن عمل پمپاژ آن و توقف جریان خون به سراسر بدن میشود. ایست قلبی از موارد اورژانسی پزشکی است و اگر بلافاصله درمان نشود، منجر به مرگ ناگهانی فرد میشود. با مراقبتهای پزشکی سریع و مناسب، امکان زنده ماندن فرد وجود دارد.
فهرست مطالب
اصطلاح “حمله قلبی” اغلب به اشتباه برای توصیف “ایست قلبی” بهکار میرود. اگرچه حمله قلبی ممکن است موجب ایست قلبی و مرگ ناگهانی فرد شود، اما این اصطلاح دقیقا” به این معنا نیست. حملات قلبی توسط انسداد و توقف جریان خون به قلب بروز میکند، اما ایست قلبی ناشی از اختلال در عملکرد سیستم الکتریکی قلب است. ایست قلبی هنگامی منجر به مرگ میشود که عملکرد صحیح قلب به طور ناگهانی متوقف میگردد.
علت اصلی و مستقیم ایست قلبی معمولا” اختلال در ریتم قلب (آریتمی) است. در یک فرد دارای قلب نرمال و سالم، احتمال بروز یک وضعیت پایدار ریتم نامنظم قلب وجود ندارد، مگر با وجود عوامل محرک خارجی مثل شوک الکتریکی، استفاده از مواد مخدر یا ضربه شدید به قفسه سینه که باعث اختلال در چرخه ریتم قلب (کوموتیو کوردیوس- طغیان قلبی) میشود. عارضه خطرناک “آریتمی” معمولا” درافرادی بروز میکند که دارای سابقه بیماری قلبی هستند؛ از جمله:چگونه قلب ایست میکند
خطر ایست قلبی (SCA) وابسته به افزایش سن و جنسیت افراد است. ( مردان بیشتر از زنان به SCA مبتلا میشوند.) برخی مطالعات نشان میدهد که سیاه پوستان، به خصوص افراد مبتلا به بیماریهای زمینهای، مانند دیابت، فشارخون بالا، نارسایی قلبی و بیماری مزمن کلیه یا موارد خاص قلبی مشخص شده در آزمایشات، مثل نوار قلب، در معرض خطر بالاتری برای ابتلا به SCA هستند.
معمولا” اولین نشانه ایست قلبی ناگهانی (SCA)، از دست دادن هوشیاری (غش کردن) است. در این حالت ضربان قلب فرد را نمیتوان احساس کرد. برخی افراد ممکن است قبل از غش کردن، ضربان قلب بسیار تند یا احساس سرگیجه یا سبکی داشته باشند. همچنین برخی افراد طی یک ساعت قبل از SCA، احساس درد قفسه سینه، تنگی نفس، تهوع (احساس ناراحتی معده) یا حالت استفراغ دارند.
راههای جلوگیری از مرگ به علت ایست قلبی ناگهانی (SCA) متفاوت است و بستگی دارد به اینکه:
اگر قبلا” SCA داشتهاید، در معرض خطر تکرار آن هستید. تحقیقات نشان میدهد که کاشت یک “دفیبریلاتور کاردیو ورتر” (ICD) احتمال مرگ ناشی از SCA دوم را کاهش میدهد. ICD طی جراحی، در زیر پوست قفسه سینه یا شکم قرار داده میشود. این دستگاه دارای سیمهایی با الکترودی در انتهای آن است که به دهلیزهای قلب شما وصل میشوند. ICD بر ضربان قلب شما کنترل و نظارت دارد. اگر ICD ریتم قلبی خطرناک را تشخیص دهد، با دادن شوک الکتریکی به قلب، ریتم طبیعی آن را بازمیگرداند. پزشک ممکن است برای محدود کردن ضربان نامنظم قلب که میتواند باعث تحریک ICD شود، برای شما دارو تجویز کند.
اگر مبتلا به بیماری جدی عروق کرونر قلب (CHD) باشید، در معرض خطر بالای SCA نیز هستید، مخصوصا”اگر به تازگی دچار یک سکته قلبی نیز شده باشید. پزشک ممکن است دارویی بنام “مسدود کننده بتا” برای کمک به کاهش خطر بروز SCA برای شما تجویز کند. همچنین اگر شما در معرض افزایش خطر ابتلا به بیماریهای قلبی یا سکته مغزی باشید، پزشک ممکن است درمان استاتین را برای شما آغاز کند. تمام داروها را طبق تجویز پزشک و به طور منظم مصرف کنید. هرگز مقدار دارو را تغییر ندهید و یا دوز مصرف آن را کاهش ندهید، مگر آنکه طبق دستور پزشک باشد. برای داشتن قلب سالم، باید از یک شیوه زندگی مناسب پیروی کنید، حتی اگر تحت درمان دارویی برای بیماری عروق کرونر قلب خود هستید.
به نظر میرسد، CHD علت بروز بسیاری از موارد ایست قلبی در بزرگسالان است. همچنین CHD، یک عامل خطر عمده برای آنژین صدری (درد قفسه سینه یا احساس ناراحتی) و حمله قلبی است که به بروز سایر مشکلات قلبی نیز کمک میکند. با پیروی از شیوه زندگی سالم میتوانید به کاهش خطر ابتلا به CHD، SCA و سایر مشکلات قلبی کمک کنید. سبک زندگی قلب سالم شامل:
اقدامات لازم درصورت وجود نشانههای ایست قلبی :
علائم سکته قلبی در سالمندان (درد قفسه سینه، مشکل تنفسی، عرق سرد)
نارسایی قلبی در سالمندان چه علت و علائمی دارد و درمان چیست؟
مسمومیت حاملگی یا پره اکلامپسی چه علت و علائمی دارد و درمان چیست؟
کاردیومیوپاتی هیپرتروفیک (HCM) : علت و درمان ضخیم شدن عضلهی قلب
نشانی ایمیل شما منتشر نخواهد شد. بخشهای موردنیاز علامتگذاری شدهاند *
فرستادن دیدگاه
دکتر لیلا عسگرپور متخصص قلب و عروق متولد 1356 تهران – ساکن تهران ورودی 1375 پزشکی عمومی دانشگاه تهران با رتبه عالی در دانشگاه سراسری ورودی 1386 دوره دستیاری قلب و عروق دانشگاه تهران (مرکز قلب تهران) اخذ برد تخصصی قلب و عروق در سال 1390 … ادامه
کرج، خ شهید بهشتی، بین میدان شهدا و چهارراه طالقانی، برج رازی، ساختمان بانک آینده، طبقه 8 واحد 81
شماره تماس نوبت دهی
02632216426
09399450250
ایست قلبی به معنای توقف ناگهانی عملکرد قلب در یک فرد (با سابقه بیماری قلبی و یا بدون آن) است. این حالت معمولا” ناشی از اختلال الکتریکی در قلب است که سبب مختل شدن عمل پمپاژ آن و توقف جریان خون به سراسر بدن میشود. ایست قلبی از موارد اورژانسی پزشکی است و اگر بلافاصله درمان نشود، منجر به مرگ ناگهانی فرد میشود. با مراقبتهای پزشکی سریع و مناسب، امکان زنده ماندن فرد وجود دارد.
فهرست مطالب
اصطلاح “حمله قلبی” اغلب به اشتباه برای توصیف “ایست قلبی” بهکار میرود. اگرچه حمله قلبی ممکن است موجب ایست قلبی و مرگ ناگهانی فرد شود، اما این اصطلاح دقیقا” به این معنا نیست. حملات قلبی توسط انسداد و توقف جریان خون به قلب بروز میکند، اما ایست قلبی ناشی از اختلال در عملکرد سیستم الکتریکی قلب است. ایست قلبی هنگامی منجر به مرگ میشود که عملکرد صحیح قلب به طور ناگهانی متوقف میگردد.
علت اصلی و مستقیم ایست قلبی معمولا” اختلال در ریتم قلب (آریتمی) است. در یک فرد دارای قلب نرمال و سالم، احتمال بروز یک وضعیت پایدار ریتم نامنظم قلب وجود ندارد، مگر با وجود عوامل محرک خارجی مثل شوک الکتریکی، استفاده از مواد مخدر یا ضربه شدید به قفسه سینه که باعث اختلال در چرخه ریتم قلب (کوموتیو کوردیوس- طغیان قلبی) میشود. عارضه خطرناک “آریتمی” معمولا” درافرادی بروز میکند که دارای سابقه بیماری قلبی هستند؛ از جمله:چگونه قلب ایست میکند
خطر ایست قلبی (SCA) وابسته به افزایش سن و جنسیت افراد است. ( مردان بیشتر از زنان به SCA مبتلا میشوند.) برخی مطالعات نشان میدهد که سیاه پوستان، به خصوص افراد مبتلا به بیماریهای زمینهای، مانند دیابت، فشارخون بالا، نارسایی قلبی و بیماری مزمن کلیه یا موارد خاص قلبی مشخص شده در آزمایشات، مثل نوار قلب، در معرض خطر بالاتری برای ابتلا به SCA هستند.
معمولا” اولین نشانه ایست قلبی ناگهانی (SCA)، از دست دادن هوشیاری (غش کردن) است. در این حالت ضربان قلب فرد را نمیتوان احساس کرد. برخی افراد ممکن است قبل از غش کردن، ضربان قلب بسیار تند یا احساس سرگیجه یا سبکی داشته باشند. همچنین برخی افراد طی یک ساعت قبل از SCA، احساس درد قفسه سینه، تنگی نفس، تهوع (احساس ناراحتی معده) یا حالت استفراغ دارند.
راههای جلوگیری از مرگ به علت ایست قلبی ناگهانی (SCA) متفاوت است و بستگی دارد به اینکه:
اگر قبلا” SCA داشتهاید، در معرض خطر تکرار آن هستید. تحقیقات نشان میدهد که کاشت یک “دفیبریلاتور کاردیو ورتر” (ICD) احتمال مرگ ناشی از SCA دوم را کاهش میدهد. ICD طی جراحی، در زیر پوست قفسه سینه یا شکم قرار داده میشود. این دستگاه دارای سیمهایی با الکترودی در انتهای آن است که به دهلیزهای قلب شما وصل میشوند. ICD بر ضربان قلب شما کنترل و نظارت دارد. اگر ICD ریتم قلبی خطرناک را تشخیص دهد، با دادن شوک الکتریکی به قلب، ریتم طبیعی آن را بازمیگرداند. پزشک ممکن است برای محدود کردن ضربان نامنظم قلب که میتواند باعث تحریک ICD شود، برای شما دارو تجویز کند.
اگر مبتلا به بیماری جدی عروق کرونر قلب (CHD) باشید، در معرض خطر بالای SCA نیز هستید، مخصوصا”اگر به تازگی دچار یک سکته قلبی نیز شده باشید. پزشک ممکن است دارویی بنام “مسدود کننده بتا” برای کمک به کاهش خطر بروز SCA برای شما تجویز کند. همچنین اگر شما در معرض افزایش خطر ابتلا به بیماریهای قلبی یا سکته مغزی باشید، پزشک ممکن است درمان استاتین را برای شما آغاز کند. تمام داروها را طبق تجویز پزشک و به طور منظم مصرف کنید. هرگز مقدار دارو را تغییر ندهید و یا دوز مصرف آن را کاهش ندهید، مگر آنکه طبق دستور پزشک باشد. برای داشتن قلب سالم، باید از یک شیوه زندگی مناسب پیروی کنید، حتی اگر تحت درمان دارویی برای بیماری عروق کرونر قلب خود هستید.
به نظر میرسد، CHD علت بروز بسیاری از موارد ایست قلبی در بزرگسالان است. همچنین CHD، یک عامل خطر عمده برای آنژین صدری (درد قفسه سینه یا احساس ناراحتی) و حمله قلبی است که به بروز سایر مشکلات قلبی نیز کمک میکند. با پیروی از شیوه زندگی سالم میتوانید به کاهش خطر ابتلا به CHD، SCA و سایر مشکلات قلبی کمک کنید. سبک زندگی قلب سالم شامل:
اقدامات لازم درصورت وجود نشانههای ایست قلبی :
علائم سکته قلبی در سالمندان (درد قفسه سینه، مشکل تنفسی، عرق سرد)
نارسایی قلبی در سالمندان چه علت و علائمی دارد و درمان چیست؟
مسمومیت حاملگی یا پره اکلامپسی چه علت و علائمی دارد و درمان چیست؟
کاردیومیوپاتی هیپرتروفیک (HCM) : علت و درمان ضخیم شدن عضلهی قلب
نشانی ایمیل شما منتشر نخواهد شد. بخشهای موردنیاز علامتگذاری شدهاند *
فرستادن دیدگاه
دکتر لیلا عسگرپور متخصص قلب و عروق متولد 1356 تهران – ساکن تهران ورودی 1375 پزشکی عمومی دانشگاه تهران با رتبه عالی در دانشگاه سراسری ورودی 1386 دوره دستیاری قلب و عروق دانشگاه تهران (مرکز قلب تهران) اخذ برد تخصصی قلب و عروق در سال 1390 … ادامه
کرج، خ شهید بهشتی، بین میدان شهدا و چهارراه طالقانی، برج رازی، ساختمان بانک آینده، طبقه 8 واحد 81
شماره تماس نوبت دهی
02632216426
09399450250
آدرس
تهران، اشرفی اصفهانی، ابتدای بلوار مرزداران، مرکز درمانی بهار، طبقه 2
تماس با مرکز قلب بهار
0214800096209021122962
آخرین بروز رسانی در 5 شهریور 1397
چگونه قلب ایست میکند
ایست قلبی همانطور که از اسمش مشخص است، پدیدهای ناگهانی، کاهش غیرمنتظره در عملکرد قلب، تنفس و میزان هوشیاری میباشد.
ایست قلبی ناگهانی عموماً در نتیجهی اختلال در توزیع و پخش خون در بدن و عمل پمپاژ خون، و در نتیجه نرسیدن خون کافی به اندامهای بدن شما میباشد.شاید برایتان جالب باشد که پدیدهی ایست قلبی با حملهی قلبی فرق دارد، حملهی قلبی هنگامی رخ میدهد که رگی که منتهی به قلب است دچار انسداد و گرفتگی شود.
ولی توجه داشته باشید که حملهی قلبی میتواند باعث اختلال در توزیع خون در بدن شود که همین پدیده میتواند باعث ایست قلبی ناگهانی گردد.
ایست قلبی جزو یکی از فوریتهای پزشکی به حساب میآید. اگر به سرعت به بیمار مورد نظر رسیدگی نشود، ممکن است با مرگ قلبی مواجه شود. حال اگر رسیدگی به بیمار به سرعت و به طور مناسب انجام گیرد، احتمال زنده ماندن بیمار تا حد زیادی افزایش مییابد. اجرا کردن عملیات احیای قلبی ریوی یا CPR، استفاده از دستگاه شوک الکتریکی و یا حتی در صورت فقدان این تجهیزات میتوان با قرار دادن دو دست روی سینهی بیمار و فشار دادن آن به صورت متناوب، تا رسیدن آمبولانس احتمال زنده ماندن بیمار را زیادتر کرد.
ایست قلبی پدیدهای ناگهانی و اغلب شدید است که شامل این موارد میگردد:
بعضی مواقع ممکن است قبل از ایست قلبی فرد دچار حالاتی میشود که عموماً قبل از ایست قلبی روی میدهند، این علایم شامل:
خستگی، غش کردن، سرگیجه، درد قفسه سینه، کوتاهی تنفس، ضعیف شدن، ضربان شدیدتر قلب یا استفراغ میشود. ولی عموماً ایست قلبی ناگهانی بدون هیچگونه هشدار و یا علایم قبلی اتفاق میافتد.
در صورتیکه مکرراً در چندین زمان مختلف در ناحیهی سینه درد و یا ناراحتی احساس میکنید، تپش قلب دارید، نفس کشیدنتان نامنظم و یا تندتر از حالت عادی شده، خستگی و یا تنگی نفس، غش کردن و یا حتی حالاتی شبیه به غش کردن، و یا احساس گیجی و سرگیجه دارید، بهتر است که به دکتر خود مراجعه کنید و این علایم را با او در میان بگذارید. اگر دیدید که این علایم به صورت ناگهانی و سریع در حال افزایش هستند، به سرعت با اورژانس تماس بگیرید.
هنگامی که قلب از حرکت میایستد، کمبود خون حاوی اکسیژن میتواند طی چندین دقیقه مغز را در معرض خطری شدید قرار دهد. اختلالات مغزی دایمی و یا حتی مرگ میتوانند فقط در طی چهار تا شش دقیقه روی دهند. بنابراین وقتی میخواهید به فردی که علایم هوشیاری پایینی دارد رسیدگی کنید، زمان را در نظر بگیرید و سعی کنید در اسرع وقت او را به مراکز درمان منتقل کرده و یا اقدامات کمکی اولیه که در بالا ذکر شد را هرچه سریعتر انجام دهید.
در صورتیکه با فردی مواجه شدید که علایم هوشیارری پایینی دارد به سرعت با اورژانس تماس بگیرید. در صورتیکه فرد مورد نظر کودک باشد و شماهم تنها باشید ، باید به سرعت و دو دقیقه قبل از تماس با اورژانس یا حتی استفاده از دستگاه شوک الکتریکی، عملیات احیای قلبی ریوی CPR و یا فشار دادن قفسه سینه را به تنهایی انجام دهید.
به سرعت و در اولین اقدام تنفس فرد مورد نظر را بررسی کنید. اگر به صورت معمول تنفس نمیکرد عملیات سی پی آر را شروع کنید. با سرعت و قدرت به قفسهی سینهی فرد فشار بیاورید. این عمل باید به میزان ۱۰۰ تا ۱۲۰ فشار در دقیقه باشد. اگر قبلاً در ارتباط با عملیت سی پی آر آموزش دیدهاید، بعد از هر ۳۰ اقدام، با تنفس دهان به دهان راه ورودی هوا به ریهی فرد را باز کنید.
حال در صورتیکه در ارتبطبا عملیات سی پی آر از قبل آموزش ندیدهاید، فقط همان فشار به قفسه سینه به همان صورت را ادامه دهید. دقت کنید در فاصلهی بین دو فشار باید اجازه دهید سینه به صورت کامل منبسط شود. این کار را تا زمانی که دستگاه شوک الکتریکی آماده شود و یا اورژانس برسد انجام دهید.
البته در صورت وجود. اگرهم طریقهی استفاده از این دستگاه را بلد نیستید، با اورژانس تماس بگیرید. به محض اینکه با مرکز اورژانس تماس میگیرید، اوپراتور با پرسشهایی سعی در آگاهی پیدا کردن از وضعیت بیمار میکند و ممکن است از شما بخواهد تا رسیدن پزشکان اورژانس کارهایی را در ارتباط با بیمار انجام دهید. پس به دقت به توصیههای اوپراتور گوش کرده و تا رسیدن اورژانس آرامش خود را حفظ کنید. حال فرض کنیم که دستگاه شوک الکتریکی در دسترس بود و شما با طرح پرسشهایی از اوپراتور نحوهی استفاده از آن را متوجه شدید. در این مرحله ابتدا با استفاده از دستگاه یک شوک به بیمار وارد میکنید، و سپس به سرعت عملیات احیای قلبی ریوی را با فشار وارد کردن به قفسهی سینه و به مدت دو دقیقه انجام میدهید.
با استفاده از دستگاه شوک الکتریکی، ریتم ضربان قلب فرد را بررسی کنید. در صورت نیاز خود دستگاه شوکی را برای وارد کردن به بیمار آماده میکند. این چرخه را تا زمانی که هوشیاری بیمار به حالت عادی برگردد و یا پزشکان برسند ادامه دهید.
دستگاه شوک الکتریکی قابل حمل اتوماتیک AED در بسیاری از مکانها در دسترس قرار گرفته است. برای دریافت این دستگاه میتوانید به فرودگاهها و مراکز خرید مراجعه کنید. همچنین میتوانید برای خانهی خودتان یک نمونه از این دستگاه را خریداری کنید. در هر یک از این دستگاهها طریقهی استفاده برای کاربران گذاشته شده است. این دستگاهها با بهرهگیری از برنامهی تعیینشده، در زمان مناسب شوک را ایجاد میکنند.
ایست قلبی ناگهانی عموما بر اثر بینظمی در ضربان قلب شکل میگیرد. این پدیده در اثر به وجود آمدن اختلال در سیستم پیامرسانی قلب میباشد.
بر خلاف سایر ماهیچههای بدن انسان، که برای دریافت اطلاعات و عملکرد خون از پیامهایی که به وسیلهی عصبها دریافت میکنند، بهره میگیرند، قلب یک شبیهساز مخصوص به خود را دارد. این شبیهساز از گروهی از سلولهای بهخصوص به نام گره سینوسی تشکیل شده است. این گره سینوسی در سمت بالا و راست محفظهی قلب قرار گرفته است. گره سینوسی با استفاده از امواج الکتریکی که از قلب شما به صورت مرتب جریان مییابد، ضربان قلب و جریان پمپاژ خون به نقاط مختلف بدن را هماهنگ میکند.
حال اگر گره سینوسی کار خود را به خوبی انجام ندهد و جریان الکتریکی اشتبهی را ارسال کند، باعث میشود در قلب شما یک بی نظمی به وجود آید و در نتیجه ممکن است قلبتان کندتر، سریعتر و یا به صورت نامنظم بتپد. این بینظمیها در تپش قلب بسیار مضر بوده و عموماً به صورت آنی و لحظهای روی میدهند. ولی در عین حال بعضی از بینظمیها میتواند منجر به ایست قلبی گردد.
شایعترین علت ایست قلبی بینظمی در تپش قلب است که فیبریلاسیون بطنی نامیده میشود. هنگامی که امواج الکتریکی سریع و نامنظم شوند، بطن نمیتواند خون را به طور مناسب پمپاژ کند و به نوعی بی استفاده میشود.
در بیشتر مواقع این بینظمی به خودی خود اتفاق نمیافتد. در یک فرد با قلبی سالم، به وجود آمدن یک بینظمی در تپش قلب بدون وجود داشتن یک عانل خارجی بیمعنی است. منظور از این عوامل خارجی استفاده از مواد مخدر یا مسایل روحی و روانی است.
شرایط تهدیدکنندهی مختلفی در ارتباط با افرادی که از قبل دچار بیماریهای قلبی بودهاند وجود دارد که شامل این موارد میشود:
در فردی که دچار حملهی قلبی شود، در بیشتر موارد در نتیجهی فعالیت شدید عروق کرونی ایجاد میگردد. همین عامل میتواند در نتیجه به ایست قلبی منجر گردد. علاوه بر این یک حملهی قلبی میتواند زمینه را برای بافت اسکار فراهم کند. حال این مدار کوتاه الکتریکی اسکار در اطراف قلب میتواند منجر به اختلالاتی در ریتم ضربان و تپش قلب شود.
این پدیده در درجهی اول زمانی رخ میدهد که ماهیچههای دیوارهی قلب شما منبسط و یا ضخیمتر شوند. در هردو مورد، ماهیچهی قلب شما حالت غیر طبیعی پیدا خواهد کرد. این پدیده در بسیاری از موارد منجر به آسیب به بافت قلب یا زمینهای برای اختلالات ریتم ضربان قلب میگردد.
باریک شدن و یا منبسط شدن دریچههای قلب میتواند باعث کش آمدن و یا ضخیم شدن ماهیچههای قلب و حتی در عبضی موارد هردو این مشکلات گردد. زمانی که محفظهی قلب بر اثر استرسهای روزمره بزرگتر و ضعیفتر میشود، زمینه را برای اختلالات ریتمی در ضربان قلب فراهم میکند.
زمانی که ایست قلبی در کودکان یا نوجوانان اتفاق میافتد، بیشترین امکان وجود بیماری قلبی از زمان تولد در کودک میباشد. حتی کسانی که در کودگی تحت عمل جراحی قلب قرار گرفتهاند نسبت به سایر افراد بیشتر در معرض ایست قلبی میباشند.
در بعضی افراد، اختلالات عملکرد به جای این که مربوط به دریچهی قلب باشد مربوط به عملکرد الکتریکی قلب است. این اختلالات به بیماریهای اولیهی ریتم قلب مربوط میشود. که دو مورد از آنها میتوان به سندروم بروگادا و QT اشاره کرد.
از آنجایی که ایست قلبی با بیماریهای عروقی کرونی در ارتباط است، بنابراین عواملی که باعث ایجاد بیماریهای عروقی کرونی میشوند ممکن است به ایست قلبی منجر شوند. این عوامل شامل موارد زیر میشوند:
هنگام بروز ایست قلبی اولی عضو بدن که دچار آسیب میشود مغز انسان است. چرا که برخلاف دیگر ارگانهای بدن ذخیرهای از خون حاوی اکسیژن ندارد. این مسئله به طور کامل وابسته به عرضهی بیوقفهی خون است. به همین دلیل کمبود رسیدن خون حاوی اکسیژن به مغز است که فرد احساس گیجی میکند.
اگر ریتم تپش قلب شما به سرعت به حالت عادی برنگشت، ممکن است به مغز آسیب وارد شده و حتی باعث مرگ فرد شود. در صورتیکه ایست قلبی بیش از ۸ دقیقه طول بکشد در بیشتر موارد فرد زنده نمیماند. در بعضی موارد از افرادی که دچار ایست قلبی شدهاند اختلالاتی در مغز ایجاد میگردد.
به طور دقیق راه قطعی برای فهمیدن احتمال ایست قلبی وجود ندارد. بنابراین پایین آوردن احتمالات بهترین گزینه محسوب میشود. منظور از پایین آوردن این احتمالات کارهایی است که برای پیشگیری توصیه میشود. مثل چکآپ مستمر، و سبک زندگی بر مبنای اهمیت به بدن و قلب است که به طور مختصر به شرح زیر است:
اگر از بیماریهای قلبی رنج میبرید یا شرایطی دارید که شما را آسیبپذیرتر میکند، در این صورت دکتر شما ممکن است قدمهای کوچکی برای بهبود این موضوع برای شما در نظر بگیرد، که ممکن است این اقدامات با تجویز دارو برای کنترل دیابت و یا کلسترول بالا باشد.
در مورد بعضی از افراد که شرایط قلبی خاصی دارنند و به نوعی در معرض ایست قلبی هستند، ممکن است دکتر برای تپشهای نامنظم قرصهایی را درنظر گرفته باشد. و یا برای پیشگیری اولیه از ICD استفاده کند.
در صورتیکه خطر ایست قلبی شمارا تهدید میکند ممکن است بخواهید دستگاه شوک الکتریکی AED برای خودتان بخرید، که حتماً باید در مورد این موضوع با دکترتان مشورت کنید و از او اجازه بگیرید.چگونه قلب ایست میکند
اگرهم با فردی زندگی میکنید که احتمال ایست قلبی در او بالا است، باید عملیات احیای قلبی ریوی CPR را یاد بگیرید. این مسئله از لحاظ روحیهم میتواند برای شما مفید باشد (اطرافیانتان را بیشتر دوست داشته باشید) . از طرفی دیگر با این رویکرد میتوان تعداد افرادی که از ایست قلبی نجات پیدا میکنند را افزایش داد.
با ما همراه باشید.
ما در مرکز قلب، عروق و اکوکاردیوگرافی بهار با داشتن تخصص، تجربه و با استفاده از جدیدترین فناوریها در زمینه اکوکاردیوگرافی قلب تحت نظر دکتر اصغر مزارعی تلاش میکنیم تا مناسب ترین روشهای تشخیصی، درمانی و مراقبتی را به شما ارائه دهیم. ما متعهدیم تا برای ارتقا، بهبود و بازیابی سلامتی بیماران، خدماتی فراتر از انتظار و با کیفیت برای بیماران، خانواده ها و جامعه به ارمغان بیاوریم.
© تمامی حقوق این وب سایت متعلق به مرکز قلب و عروق بهار می باشد. طراحی، توسعه و پشتیبانی توسط دیجینگ.
The online version of the Iranian daily Hamshahri
همشهری آنلاین:
حمله قلبی ناشی از اشکال در سیستم گردش خون، به علت مسدود شدن یکی از عروق و توقف جریان به سمت قلب، است. اما ایست قلبی یک مسئله الکتریکی، ناشی از خطای عملکردی الکتریکی و در نتیجه توقف کامل ضربان قلب است.
سلامت نیوز: تفاوت بین ایست قلبی و حمله قلبی چیست؟
احتمالاً همه شما با صحنههای کلاسیک «حمله قلبی» در فیلمها و برنامههای تلویزیونی بسیار آشنا هستید. مردی که جایی در میان انبوهی از جمعیت نشسته، مثلاً در یک رستوران یا ورزشگاهی با صدایِ بلندِ تماشاگران و ناگهان دیگر نمیتواند بهخوبی نفس بکشد، شروع به لرزیدن میکند و زمین میخورد! صحنه دراماتیک و وحشتناکی است اما، فیلم ادامه مییابد.
واقعیت این است که حوادثی مانند این، در زندگی واقعی اتفاق میافتد و بهسرعت کشنده است. اگر از آنچه که باید در صورت دیدن این صحنهها انجام دهید آگاه شوید، میتوانید زندگی یک نفر را نجات دهید. مشکل اینجاست که اکثر مردم نمیدانند فرد مورد نظر در حال تجربه حمله قلبی است یا ایست قلبی؟! و این، تفاوتها را میسازد.
بیایید صادقانه به این سؤال پاسخ بدهید؟ آیا شما فرق بین حمله قلبی و ایست قلبی را میدانید؟الف- البته که میدانم.ب- بعد از مطالعه این مقاله، متوجه خواهم شد.درحالیکه اغلب، حمله قلبی و ایست قلبی اشتباه گرفته میشوند، اما این دو، دو مسئله مجزا هستند. در اینجا، از هر آنچه که موجب تفاوت این دو بیماری میشود صحبت خواهیم کرد:چگونه قلب ایست میکند
تفاوت بین حمله قلبی و ایست قلبی چیست؟سادهترین راه برای تمایز این دو مسئله این است که حمله قلبی ناشی از اشکال در سیستم گردش خون، به علت مسدود شدن یکی از عروق و توقف جریان به سمت قلب، است؛ اما ایست قلبی یک مسئله الکتریکی، ناشی از خطای عملکردی الکتریکی و در نتیجه توقف کامل ضربان قلب است.
در طی یک حمله قلبی، یک شریان که خون مورد نیاز قلب را تأمین میکند، مسدود میشود، که میتواند به علت مشکلات بهداشتی مختلف مانند سیگار کشیدن، فشارخون یا کلسترول بالا، چاقی، عدم ورزش و یا رژیم غذایی نامناسب باشد. همه اینها ناگهان باعث میشوند قلب اکسیژن کافی به دست نیاورد، بنابراین بخشی از قلب شروع به مردن میکند، در حالی که ضربان قلب به طور کامل متوقف نمیشود. اگر این مسئله برای مدت طولانی بدون درمان رها شود، آسیب بیشتر خواهد شد.
از طرف دیگر، ایست قلبی زمانی رخ میدهد که سیستم الکتریکی قلب تخریب شود. این مسئله موجب ضربان قلب نامنظم یا آریتمی خواهد شد و ناگهان قلب را از خونرسانی بازمیدارد و آن را متوقف میکند که در نتیجه خونرسانی به مغز، ریه و سایر ارگانهای حیاتی قطع میشود، به این معنی که اگر کمکرسانی فوری اتفاق نیفتد، شانس زنده ماندن بسیار ضعیف خواهد شد.
در مسئله ایست قلبی، 92 درصد افراد، حتی قبل از اینکه به بیمارستان برسند، از دنیا میروند و فقط 6 درصد مردم نجات پیدا میکنند که البته نمیدانیم چند نفر از این 6 درصد به زندگی قبلیشان بازمیگردند.
تا اینجا، همه ما متوجه تفاوت حمله قلبی و ایست قلبی شدیم. اما چگونه باید این دو مسئله را، اگر برای فردی در مقابلمان اتفاق افتاد، از هم تفکیک کنیم؟ اولاً، حمله قلبی علائم کاملاً متفاوتی نسبت به ایست قلبی بروز میدهد که شامل درد قفسه سینه، ناراحتیهایی در قسمت فوقانی بدن، تنگی نفس، عرق سرد و یا استفراغ است. این علائم میتوانند فوری اتفاق بیفتند، اما معمولاً چند روز یا چند هفته قبل از وقوع حمله قلبی واقعی نیز میتوانند خود را نشان دهند.
درد قفسه سینه هنوز شایعترین علامت است، اما در زنان ممکن است درد در قسمتهای دیگری تجربه شود، مثلاً در بازوها، گردن، کمر یا احساس خستگی بسیار مفرط و سبکی سر.
در موارد ایست قلبی، ممکن است فرد دقیقاً قبل از ایست قلبی، علائمی را تجربه نکند. توقف قلب، میتواند زمانی اتفاق بیفتد که فرد ظاهری کاملاً طبیعی دارد و ناگهان به زمین میافتد، جریان تنفسش قطع میشود و دیگر حرکت نمیکند، زیرا جریان خون به یک باره از حرکت بازمیایستد. افراد دچار ایست قلبی ممکن است هرگز هیچ علامتی از خود نشان ندهند، یا فقط چند ثانیه قبل از اتفاق، احساس ناخوشایندی را تجربه کنند. ایست قلبی یک اتفاق ناگهانی و هشداردهنده است. شاید این سؤال برایتان پیش بیاید که از کجا بفهمیم که فرد مورد نظر، غش نکرده و دچار ایست قلبی شده؟ اگر کسی به دلیل سرگیجه غش کند، احتمالاً به آرامی به زمین میافتد و هنوز نفس میکشد و رنگ پوست نرمالی دارد. اما بر زمین افتادن فردی که دچار ایست قلبی شده، خیلی سریع اتفاق میافتد، دیگر نفس نمیکشد و حرکت نمیکند و رنگ پوستش خیلی سریع به آبی تغییر میکند.
اگر فردی را دیدید که به علت ایست قلبی به زمین افتاده، سریعاً با 115 تماس بگیرید و بلافاصله CPR (احیای قلبی _ ریوی) را شروع کنید. با گذشت هر دقیقه بدون CPR، شانس زنده ماندن فرد 10 درصد کاهش مییابد.در این مورد، سه مرحله ضروری وجود دارد که باید بدانید:*بررسی کنید که آیا فرد پاسخگوی سؤالات شما هست یا خیر؟ آیا در تلاش برای یافتن راهی برای تنفس یا حرکت میباشد یا خیر؟*بهمحض اینکه متوجه شدید فرد هیچ واکنشی ندارد، با 115 تماس بگیرید.*شروع به فشردن قفسه سینه با تنها یک دست کنید (دستهایتان را به هم متصل کنید و کف یک دست را باز کرده، سریع و سخت، با پاشنه کف دست، بر مرکز قفسه سینه فشار وارد کنید، هر 1 ثانیه 2 فشار به عمق حدود 6 سانتیمتر را اعمال کنید.)
منبع: تبيان
حقوق همشهریآنلاین متعلق به موسسه همشهری است
Copyright © 2020 HamshahriOnline, All rights reserved
ÙÙ
Ø´ÙØ±Û Ù
ØÙÙ![]()